Cập nhật thực hành chẩn đoán và điều trị sỏi đường mật
Sỏi đường mật trong gan gặp nhiều ở Đông Nam Á hơn là ở phương Tây (20% vs 1%). Hầu hết sỏi này di chuyển từ túi mật hoặc đường mật ngoài gan, chỉ khoảng 12% hình thành tại chỗ với các yếu tố nguy cơ như hẹp đường mật lành tính hoặc ác tính, giãn bẩm sinh đường mật chính, bệnh Caroli..
1. Tổng quan
Nội dung bài viết
- Phương Tây: Sỏi OMC thường gặp nhất là do sỏi túi mật di chuyển rơi xuống (90%). 5-20% BN có sỏi OMC khi cắt túi mật với tần suất tăng lên theo tuổi.
- Đông Á: Nhiễm trùng đường mật (do nhiễm khuẩn, ký sinh trùng) tái diễn hoặc thường trực là nguyên nhân chính hình thành tại chỗ sỏi đường mật chính.
- Sỏi đường mật trong gan gặp nhiều ở Đông Nam Á hơn là ở phương Tây (20% vs 1%). Hầu hết sỏi này di chuyển từ túi mật hoặc đường mật ngoài gan, chỉ khoảng 12% hình thành tại chỗ với các yếu tố nguy cơ như hẹp đường mật lành tính hoặc ác tính, giãn bẩm sinh đường mật chính, bệnh Caroli..
2. Lâm sàng – xét nghiệm
2.1. Sỏi đường mật không biến chứng
- Triệu chứng:
- Đau HSP hoặc thượng vị: thường kéo dài hơn những cơn đau quặn mật do sỏi túi mật (< 6h). Đôi khi BN đau kiểu từng cơn cách quãng, gọi là hiệu ứng “van bi”: viên sỏi kẹt và tự trôi ra bên trong OMC.
- Buồn nôn, nôn mửa.
- Khám lâm sàng:
- Ấn đau hạ sườn phải và/hoặc thượng vị.
- Có thể gặp vàng da, ngứa da toàn thân, tiểu đậm màu-phân nhạt màu.
- Túi mật to sờ thấy (dấu Courvoisier) ít gặp hơn trong tắc mật do K.
- Xét nghiệm:
- ALT và AST thường tăng sớm trong diễn biến tắc mật.
- Về sau điển hình tắc mật có tăng Bilirubin máu (chủ yếu loại kết hợp), phospatase kiềm (ALP) và GGT.
- Độ nhạy và độ đặc hiệu trong chẩn đoán sỏi OMC lần lượt là 69% và 88% với tăng bilirubin; 57% và 86% với tăng ALP.
- Xét nghiệm men gan bình thường có giá trị loại trừ hơn là men gan tăng trong chẩn đoán phát hiện sỏi OMC.
- Men gan và triệu chứng cùng cải thiện cho thấy sỏi OMC có thể đã tự rơi xuống tá tràng.
2.2. Sỏi đường mật biến chứng
- Viêm tuỵ cấp: Biểu hiện thêm với buồn nôn – nôn mửa (thường gặp), tăng amylase-lipase máu (> 3 normal) và/hoặc chẩn đoán hình ảnh gợi ý viêm tuỵ cấp.
- Viêm đường mật cấp: Tam chứng Charcot (sốt, đau hạ sườn phải, vàng da). Trường hợp nặng, vãng khuẩn huyết và nhiễm khuẩn huyết có thể gặp thêm tụt huyết áp và tri giác lơ mơ (ngũ chứng Reynold).
- Chảy máu đường mật: Do biến chứng viêm đường mật-áp xe mật quản, tam chứng Quincke: đau hạ sườn phải – vàng da – xuất huyết tiêu hoá trên.
3. Chẩn đoán
- Chủ yếu dựa trên xét nghiệm và chẩn đoán hình ảnh.
- Siêu âm bụng là phương pháp đơn giản đầu tay.
- Bổ sung thêm khi cần thiết : chụp MRI mật-tuỵ (MRCP), siêu âm nội soi (EUS), và/hoặc nội soi mật tuỵ ngược dòng (ERCP).
- Mục tiêu của chẩn đoán là xác định hoặc loại trừ sỏi OMC sử dụng phương pháp ít xâm lấn nhất, chính xác nhất và kinh tế nhất.
3.1. Siêu âm qua thành bụng
- Đơn giản, kinh tế trong tầm soát sỏi OMC.
- Độ nhạy và độ đặc hiệu phát hiện sỏi OMC là 73% và 91%. Độ nhạy thấp với sỏi đoạn xa OMC vì bị che bởi bóng hơi tá tràng.
- OMC dãn gợi ý nhưng không đặc hiệu cho sỏi OMC.
- Giá trị 6mm thường áp dụng để đánh giá dãn OMC, nhưng có thể sót sỏi với giá trị này. Lưu ý tuổi già và sau cắt túi mật cũng thường có dãn OMC sinh lý > 6mm.
3.2. ERCP
Vừa chẩn đoán và can thiệp, độ nhạy 80-93% và độ đặc hiệu 99-100%. Tuy nhiên là biện pháp xâm lấn, đòi hỏi kỹ thuật, liên quan nhiều biến chứng như viêm tuỵ cấp, chảy máu, thủng tá tràng… Chỉ định khi:
- Nguy cơ cao có sỏi OMC đặc biệt có viêm đường mật-tắc mật;
- Chỉ định can thiệp khi đã xác định sỏi trên chẩn đoán hình ảnh khác.
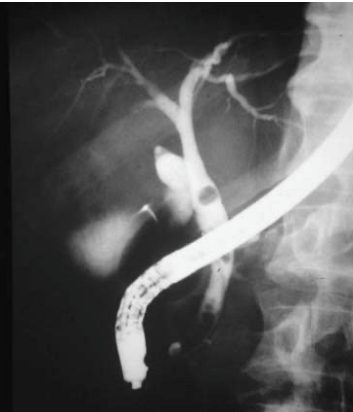
3.3. Siêu âm nội soi (EUS) và MRCP
- >ERCP trong chẩn đoán sỏi OMC ở BN nguy cơ trung bình.
- Mức độ xâm lấn: EUS <ERCP. MRCP không xâm lấn.
- Cả hai phương pháp có độ nhạy với độ đặc hiệu cao phát hiện sỏi OMC: 94% và 95% với EUS; và 93% và 94% với MRI. MRI được ưu tiên ở nhiều BN, tuy nhiên độ nhạy có thể thấp hơn ở sỏi <6mm và thường khó phát hiện bùn mật.
3.4. Chụp đường mật trong mổ (IOS)
- Độ nhạy 59-100% và độ đặc hiệu 93-100% nhưng phụ thuộc rất nhiều vào kinh nghiệm.
3.5. Siêu âm trong mổ
- Độ nhạy và độ đặc hiệu >90%. Ưu điểm hơn chụp đường mật là không xâm nhập, nhưng đòi hỏi nhiều kinh nghiệm.
3.6. Các phương pháp khác
- CT Scan bụng: Chụp không thuốc có giá trị thấp; nhưng với tiêm cản quang và quy trình chụp riêng xoắn ốc đường mật tăng độ nhạy từ 65% lên 93% và độ đặc hiệu từ 84% lên 100%.
- Chụp đường mật xuyên gan qua da (PTC): Không thực hiện được ERCP hoặc là thất bại, thay đổi giải phẫu sau phẫu thuật, hoặc có sỏi trong gan. Với bản chất xâm nhập nên được xem là biện pháp can thiệp hơn là chẩn đoán.
Phân loại nguy cơ sỏi OMC ở BN sỏi túi mật có triệu chứng dựa trên các cảnh báo lâm sàng
| Các cảnh báo sỏi OMC Rất cao:
Cao:
Vừa:
Đánh giá khả năng có sỏi OMC dựa trên cảnh báo lâm sàng:
|
3.7. Chẩn đoán các tình huống đặc biệt
- Sỏi OMC đồng thời viêm tuỵ cấp:
- Nếu kèm viêm đường mật cấp do sỏi: ERCP can thiệp sớm !
- Nếu không kèm viêm đường mật cấp: ERCP sớm?
- Sau cắt túi mật: Đau kiểu tắc mật và tăng men gan. Sỏi có thể rơi xuống OMC trong khi cắt túi mật, hoặc sỏi tự hình thành tại chỗ từ trước.
- Siêu âm bụng ít giá trị vì sau cắt TM thì OMC có thể giãn đến 10mm và khó phân biệt với dãn do tắc bởi viên sỏi OMC.
- MRCP hoặc EUS: Xác định cđ.
3.8. Chẩn đoán phân biệt
Dựa trên tiền sử, xét nghiệm và chẩn đoán hình ảnh phù hợp có thể chẩn đoán phân biệt sỏi OMC với các biểu hiện:
- Cơn đau: Sỏi túi mật không biến chứng, viêm túi mật cấp, rối loạn cơ vòng Oddi..
- Vàng da tắc mật: Bệnh lý gan, bệnh về máu, tắc mật do chèn ép bên trong hoặc bên ngoài (u đường mật, u hạch bên ngoài như u đầu tuỵ, hội chứng Mirizzi…)
4. Các phương pháp điều trị – lấy sỏi
Chọn lựa phương pháp: Tuỳ thời điểm phát hiện sỏi đường mật:
- Nếu sỏi đường mật phát hiện trước hoặc sau khi đã cắt túi mật: ưu tiên lấy sỏi qua ERCP (kỹ thuật không trình bày ở đây).
- Sỏi đường mật phát hiện trong mổ cắt túi mật: tuỳ trang thiết bị, kinh nghiệm PTV và nội soi, cam kết phẫu thuật-thủ thuật đã ký trước mổ, tình trạng giải phẫu (sau cắt dạ dày nối Roux-en-Y)… có thể thực hiện: ERCP trong mổ, mở OMC lấy sỏi (nội soi hoặc mổ hở) hoặc ERCP sau mổ. Mổ mở lấy sỏi OMC đơn giản và được áp dụng rộng rãi hơn, nhưng liên quan biến chứng nhiều hơn.
4.1. Lấy sỏi – Can thiệp không phẫu thuật
Nội soi mật tuỵ ngược dòng lấy sỏi:
- 90% thành công với ERCP. Biến chứng: Viêm tuỵ cấp, chảy máu và thủng tá tràng lần lượt là 3.5%; 1.3% và 0.6%.
- Chống chỉ định: Cắt dạ dày nối kiểu Billroth II, đã nối mật – ruột, bất thường giải phẫu như túi thừa tá tràng.
- Các kỹ thuật thường dùng:
- Nội soi cắt cơ vòng đường mật (endoscopic biliary sphincterotomy).
- Nội soi nong nhú tá tuỵ bằng bóng
Tán sỏi: Với những sỏi lớn (>10-15mm). Có thể tán ngoài hoặc trong cơ thể (qua ERCP) hoặc phối hợp.
Can thiệp qua da: Chỉ định với sỏi trong gan, sỏi lớn kẹt, BN già, không chịu được cuộc PT lớn.
4.2. Lấy sỏi – Phẫu thuật
Chỉ định:
- Nhiễm trùng đường mật, tắc mật do sỏi OMC khi các can thiệp khác thất bại.
- Có thể bằng mổ hở hoặc mổ nội soi
Mục đích:
- Lấy hết sỏi phát hiện được trong đường mật.
- Giải tỏa hoàn toàn lưu thông đường mật, dự phòng sỏi tái phát.
Điều trị bổ trợ:
- Hồi sức nội khoa- chống sốc nhiễm trùng: Sỏi đường mật tốt nhất mổ trong tình trạng BN ổn định. Nếu có chỉ định mổ cấp cứu cũng cần hồi sức tốt trước mổ để giảm tỉ lệ tử vong và biến chứng. Cần điều chỉnh rối loạn nước điện giải, thăng bằng toan kiềm, kháng sinh liều cao phổ rộng nhạy với vi khuẩn gram (-) và kỵ khí.
- Giải áp đường mật trước mổ: Trường hợp tắc mật nặng (viêm mủ đường mật), biểu hiện toàn thân nặng nề, suy tạng.. chưa phù hợp mổ cấp cứu thì giúp giảm tỉ lệ mổ cấp cứu xuống còn 30% và giúp hồi sức có hiệu quả hơn. Có hai phương pháp:
- Nội soi ngược dòng đặt dẫn lưu mật qua mũi (ENBD – endoscopic naso – biliary drainage).
- Dẫn lưu đường mật/hoặc túi mật qua da (PTBD/PTGBD).
4.3. Phẫu thuật – nguyên tắc
Chụp đường mật trong mổ: Với sỏi đường mật đã xác định, hoặc trong cắt túi mật do sỏi: chụp đường mật trong mổ giúp:
- Đánh giá đặc điểm, số lượng, vị trí và kích thước sỏi;
- Nghiên cứu hình thái cây đường mật;
- Quyết định chiến lược can thiệp.
Kéo lấy sỏi:
- Qua ngả ống túi mật: Giải phẫu ống TM thuận lợi, sỏi nhỏ, số lượng ít và được kiểm soát kỹ.
- Qua mở OMC:
- Với những sỏi nhỏ (<10mm): có thể kéo lấy qua ngả ống túi mật;
- với sỏi lớn hơn cần mở OMC để lấy sỏi.
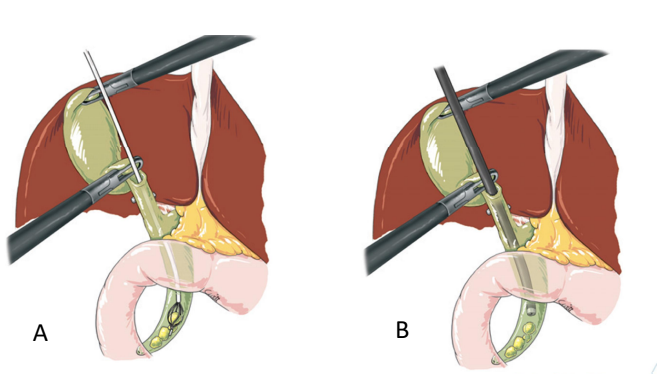
Hình. Lấy sỏi qua ngả ống túi mật.
A. Kéo lấy sỏi với Dormia dưới hướng dẫn màn tăng sáng.
B. Kéo lấy sỏi với Dormia dưới hướng dẫn ống nội soi mềm đường mật
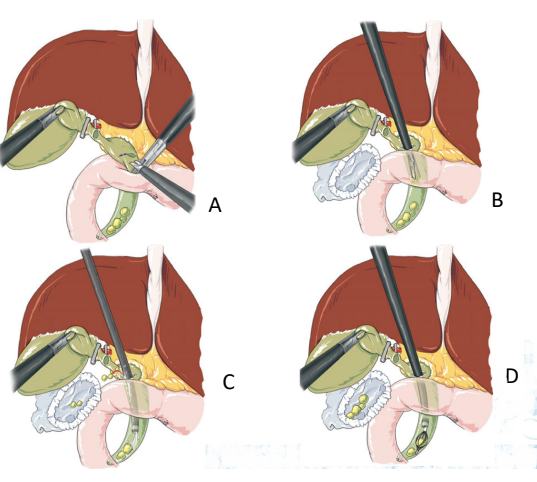
Hình. Mở OMC lấy sỏi qua PT nội soi (A). B. Lấy sỏi bằng pince; C. Bơm nước áp lực cao; D. Dùng rọ Dormia
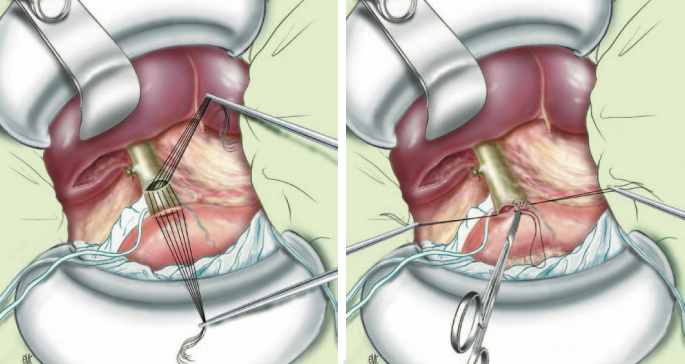
Khâu chỗ mở OMC: Có 3 phương án:
- Khâu kín thì đầu không dẫn lưu: Là ưu việt nhất, nhưng đòi hỏi kiểm tra không tổn thương phù nề cơ Oddi, đảm bảo sạch sỏi, thành ống mật không viêm mủn nát, không có viêm mủ đường mật;
- Khâu đường mật kèm dẫn lưu Kehr: Kinh điển được dùng cho gần như tất cả BN. Lợi điểm: Chụp đường mật sau mổ kiểm tra, cũng như xử trí tiếp nếu như còn sỏi;
- Khâu đường mật kèm dẫn lưu qua ống túi mật.
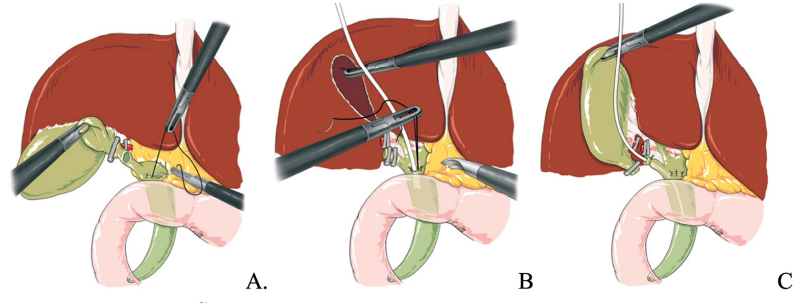
Hình. Khâu lại chỗ mở OMC
A – Không dẫn lưu. B – Dẫn lưu Kehr. C – Dẫn lưu qua ống mật
4.4. Lấy sỏi – Phẫu thuật
Mổ mở lấy sỏi OMC:
– Chỉ định với sỏi rất lớn (>2cm) hoặc các phương pháp ưu tiên khác không kết quả.
– Khả năng còn sót sỏi sau mổ đơn thuần không có soi đường mật hỗ trợ.
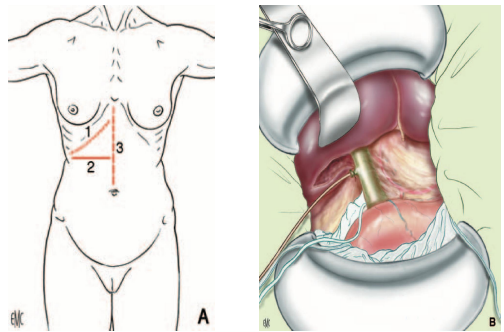
Hình. Các đường mở bụng và chuẩn bị trường mổ (Lechaux 2007)
A. Đường mổ. 1. Dưới sườn phải. 2. đường ngang dưới sườn phải. 3. đường giữa trên- dưới rốn.
B. Chuẩn bị trường mổ sau cắt túi mật và chụp đường trong mổ.
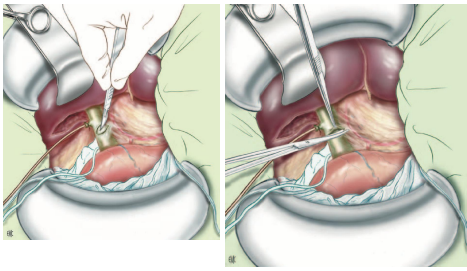
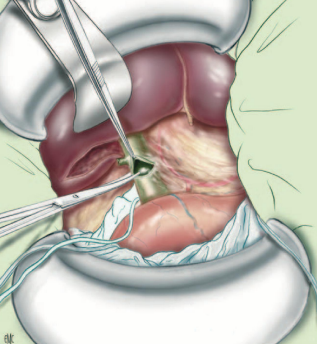
Hình: Mở ngang OMC
Phẫu thuật nội soi:
- ít xâm lấn hơn mổ mở, nhưng tỉ lệ di chứng và tử vong không giảm đi nhiều.
- Biến chứng có thể gặp: tổn thương đường mật, hẹp đường mật, viêm tuỵ cấp, nhiễm trùng.
- PT nội soi có thể được chọn lựa khi sỏi OMC kèm sỏi túi mật mà ERCP gặp khó khăn trong lấy sỏi đường mật chính.
Chăm sóc sau mổ:
- Kháng sinh phù hợp chỉ kéo dài trong trường hợp nhiễm trùng đường mật.
- Chụp đường mật kiểm tra qua dẫn lưu vào ngày thứ 4 hoặc 5 sau phẫu thuật. Nếu kết quả không có bất thường có thể kẹp sonde vào ngày hôm sau, ra viện ngày sau nữa nếu không có đau nhiều, sốt. Nếu đau tức nhiều thì nhả cặp dẫn lưu ngắt quãng.
- Trường hợp không diễn biến gì thêm thì rút sonde ngoại trú vào 3 đến 4 tuần.
Các kỹ thuật kèm theo:
- Cắt túi mật: Chỉ định khi túi mật bị hoại tử hoặc có sỏi.
- Nối mật ruột: Đối với sỏi mật tái phát nhiều lần do có hẹp đoạn xa OMC, hoặc sỏi mật trong gan tái phát di chuyển nhiều lần:
- Nối OMC-tá tràng bên-bên:
- Nối OMC (hoặc ống gan chung) – hỗng tràng kiểu Roux-en-Y :
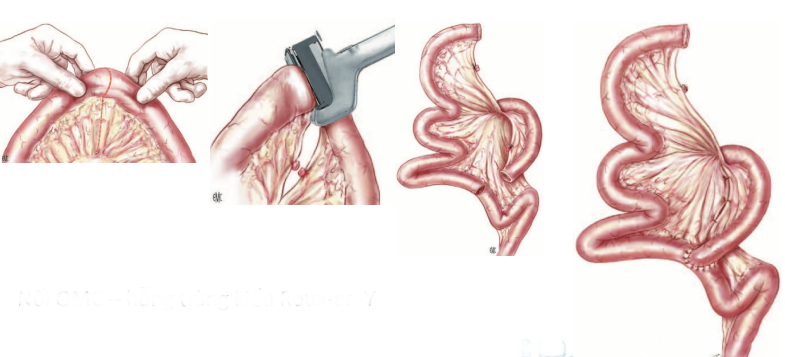
- Nối mật-ruột với quai ruột dưới da
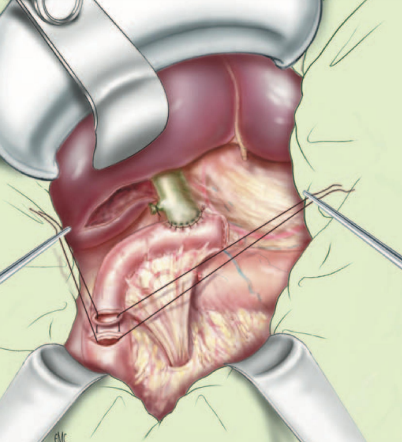
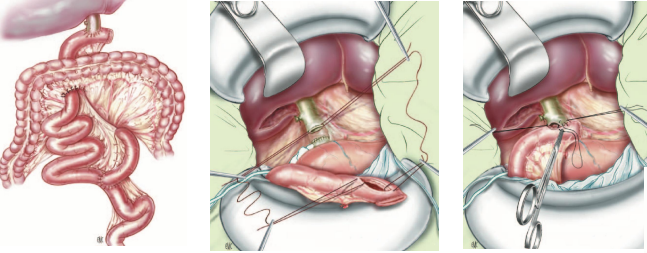
Hình. Nối OMC-tá tràng qua quai hỗng tràng biệt lập
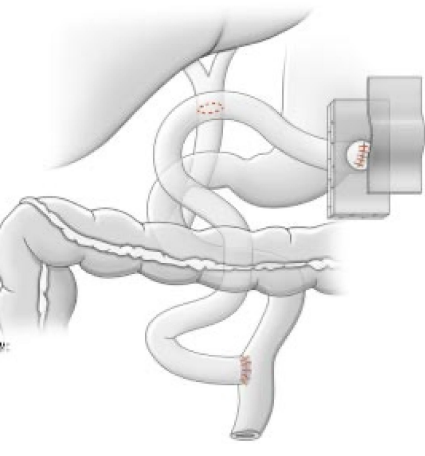
Hình. Nối ống gan chung-hỗng tràng trên quai Y. Đầu tận quai hỗng tràng đưa dưới da để dàng can thiệp sỏi trong gan tái phát di chuyển.
- Tán sỏi nội soi hoặc qua da: Với sỏi đường mật chính, đặc biệt sỏi trong gan: Tán sỏi thuỷ lực (mổ mở hoặc nội soi), tán sỏi qua đường hầm Kehr (sau mổ) hoặc xuyên gan qua da…
- Cắt gan: Đối với sỏi đường mật trong gan, đặc biệt gan trái: Viêm đường mật, nhiễm trùng nặng tái phát nhiều lần (áp xe gan-mật quản), sỏi khu trú một bên, gan trái xơ teo mất chức năng, chưa loại trừ ung thư đường mật…
5. Hướng dẫn thực hành
5.1. Sỏi đường mật rất nghi ngờ hoặc đã xác định
- Phẫu thuật đơn thuần: Lap-Chole kèm mở OMC lấy sỏi có hiệu quả hơn ES và Lap-Chole. Ưu tiên gắp lấy sỏi qua ống túi mật. Trường hợp phải mở OMC lấy sỏi thì khuyến cáo đặt dẫn lưu Kehr.
- Ưu điểm: Một kỹ thuật, một lần gây mê, nằm viện ngắn, bảo tồn cơ vòng Oddi.
- Bất lợi: Cần kinh nghiệm PTV, thời gian mổ dài hơn.
- Kết hợp phẫu thuật và nội soi ống mềm:
- Nội soi can thiệp trước mổ:
- Nội soi can thiệp trong mổ
- Nội soi can thiệp sau mổ
Tuy nhiên, vì nguy cơ phải can thiệp lần 3 nếu ERCP ± cắt cơ vòng lấy sỏi thất bại sau phẫu thuật, Hướng dẫn National Institute for Health and Care Excellence (NICE) 2014 khuyến cáo Phẫu thuật đơn thuần và ERCP ± cắt cơ vòng lấy sỏi trước phẫu thuật được khuyến cáo áp dụng.
5.2. Sỏi OMC biến chứng biến chứng viêm đường mật
Với nhiễm trùng đường mật cấp nặng, can thiệp nội soi có ưu thế so với phẫu thuật: Biến chứng ít hơn (34% so với 66%), tỉ lệ sót sỏi thấp hơn (7% so với 30%) và tử vong thấp hơn (10% so với 32%).
5.3. Điều trị sỏi OMC sau khi cắt túi mật
Chưa có nghiên cứu so sánh cắt cơ vòng nội soi lấy sỏi với phẫu thuật đơn thuần trong xử trí sỏi OMC phát hiện sau khi cắt túi mật. Can thiệp nội soi ưu tiên ở người già, có nguy cơ phẫu thuật. Phẫu thuật, đặc biệt là nội soi nên thực hiện ở người trẻ, với điều kiện PTV và trang thiết bị.
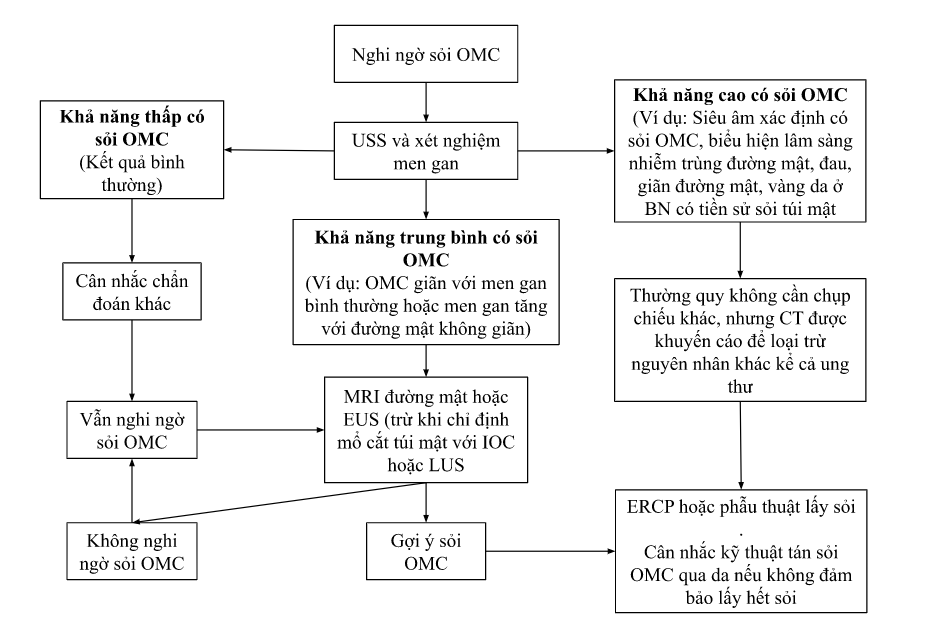
Hình. Các thăm dò khi nghi ngờ sỏi ống mật chủ. IOS: Chụp đường mật trong mổ.
OMC: Ống mật chủ. EUS: Siêu âm nội soi.
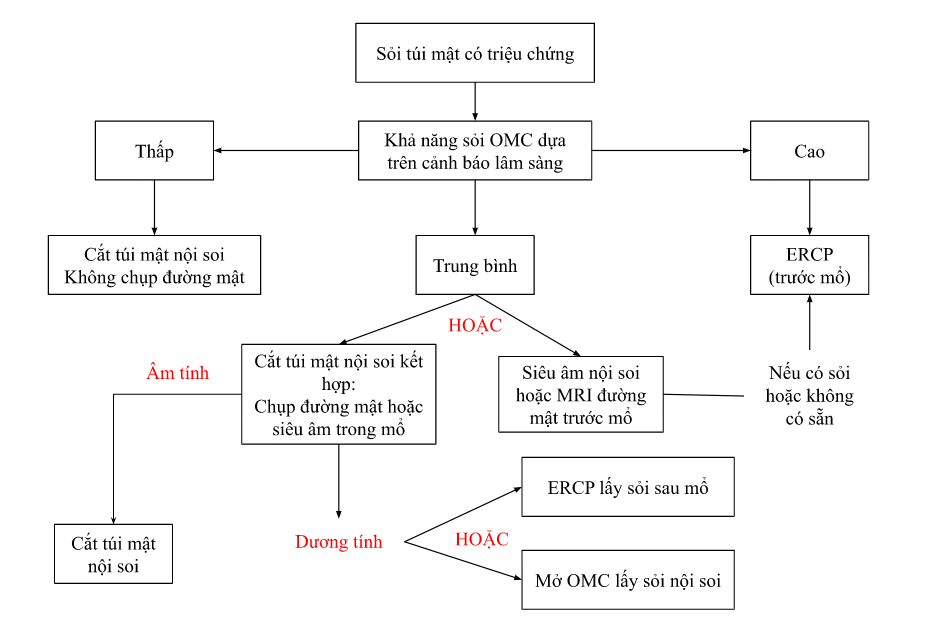
Hình. Phác đồ xử trí dựa trên xác suất có sỏi OMC ở BN sỏi túi mật có triệu chứng theo Hiệp hội Nội soi Tiêu hoá Hoa Kỳ (ASGE)
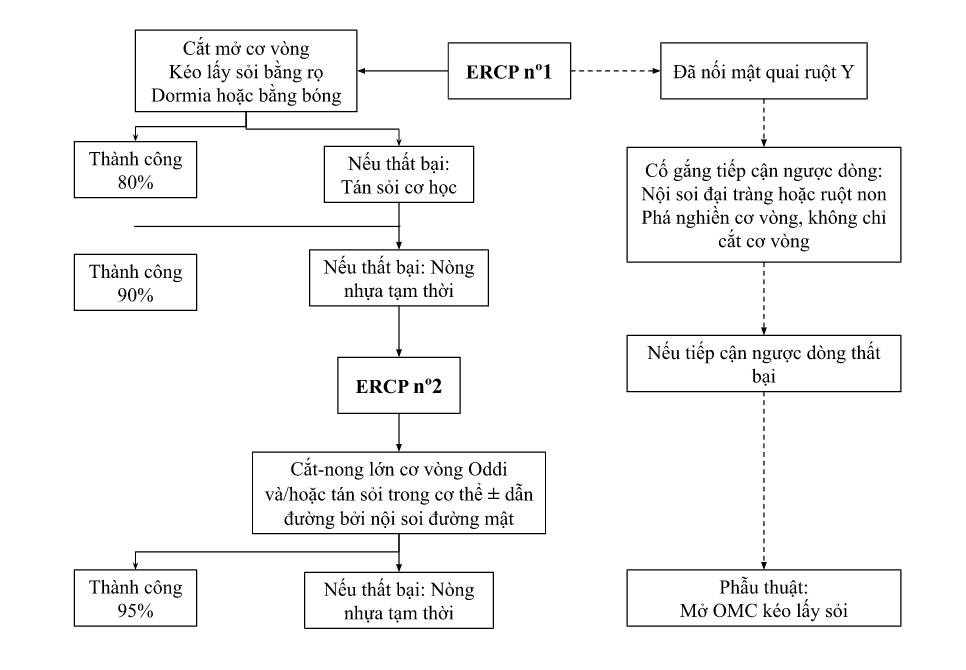
Chiến lược điều trị sỏi ống mật chủ
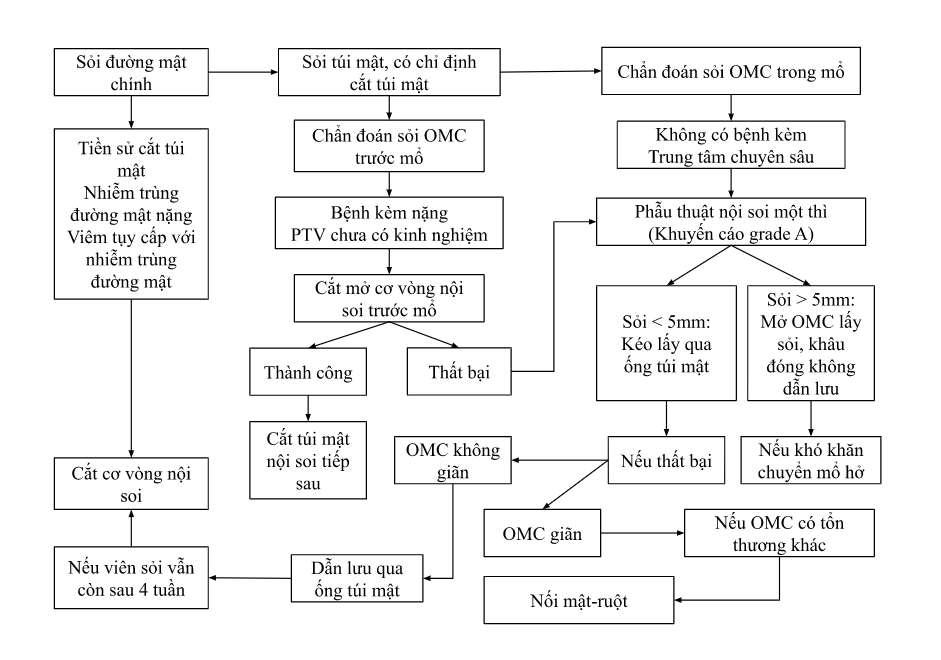
Phác đồ xử trí sỏi đường mật chính
6. Case study
Một BN nam 70T vào cấp cứu với tri giác lơ mơ. Người nhà kể ông thấy đau nhiều hạ sườn phải trước khi thay đổi tri giác. Lúc vào cấp cứu sốt 39.1oC, nhịp tim 112, HA tâm thu 80mmHg sau khi đã được truyền 2L dịch keo. Khám nhìn vàng da rõ với đau hạ sườn phải. BN chỉ có 1⁄4 tiêu chí chẩn đoán Hội chứng đáp ứng viêm hệ thống (SIRS). BN được cho KS piperacillin/tazobactam và nhập viện ICU theo dõi huyết động xâm nhập và hỗ trợ vận mạch.
Với biểu hiện của BN này, nguyên nhân nào thường gặp nhất?
- Sỏi mật
- Hẹp đường mật
- Ung thư đầu tuỵ
- Rối loạn di truyền
Một phụ nữ 65T nhập viện cấp cứu với đau hạ sườn phải sau ăn, buồn nôn-nôn mửa nhiều trong 12h qua. Đau liên tục và lan xiên sau lưng. Không sốt, bụng đau nhiều khi khám ấn hạ sườn phải. Siêu âm có sỏi túi mật, thành túi mật dày, OMC 12mm. Xét nghiệm có BC 13,000/mm, AST 220U/L, ALT 240U/L, ALP385U/L và Bilirubin trực tiếp 4.1mg/dL. Xử trí nào sau đây là hợp lý ?
- Nhập viện, truyền dịch, xét nghiệm virus viêm gan;
- Nhập viện và cắt túi mật sớm;
- Nhập viện, bù dịch tĩnh mạch, điều trị kháng sinh, tư vấn ERCP;
- Cho thuốc giảm đau ở cấp cứu, khuyên BN khám lại theo dõi ngoại trú;
- Lên chương trình cắt túi mật nội soi và sinh thiết gan.
Bản quyền và thương hiệu: Thông tin và hình ảnh trên website thuộc quyền sở hữu của Vinmecdr. Việc sao chép, sử dụng phải được Vinmecdr chấp thuận trước bằng văn bản.
Miễn trừ trách nhiệm: Tất cả những tư liệu được cung cấp trên website này đều mang tính tham khảo. Do đó, nội dung và hình ảnh sẽ được thay đổi, cập nhật và cải tiến thường xuyên mà không phải thông báo trước. Vinmecdr không bảo đảm về độ chính xác cũng như sự hoàn thiện về thông tin. Chúng tôi không chịu trách nhiệm pháp lý cho những thiệt hại xuất hiện trực tiếp hay gián tiếp từ việc sử dụng hoặc hành động dựa theo những thông tin trên hoặc một số thông tin xuất hiện trên website này. Vinmecdr không chịu trách nhiệm pháp lý về những sai sót, lỗi chính tả… do nhập liệu cùng với những sự cố khách quan khác như: nhiễm virus, hành vi phá hoại, ác ý… xảy ra trên website này cũng như các website liên kết, nếu có.
Đường link liên kết
Vinmecdr sẽ không chịu trách nhiệm hay có nghĩa vụ pháp lý dưới bất kỳ hình thức nào về nội dung của những website không thuộc Vinmecdr đựợc liên kết với website www.vinmecdr.com, bao gồm các sản phẩm, dịch vụ và những mặt hàng khác được giới thiệu thông qua những website đó














