Cập nhật thực hành chấn thương bụng kín tạng rỗng
Chấn thương bụng kín là chấn thương gây tổn thương thành bụng và các tạng trong ổ bụng (bao gồm cả sau phúc mạc, ngoài phúc mạc như thận, bàng quang…) nhưng không gây rách phúc mạc. Trong cấp cứu chấn thương bụng với một khoảng thời gian ngắn, bằng thăm khám LS và cận LS tối thiểu phải sớm đưa ra chỉ định điều trị phù hợp. Tổn thương tạng rỗng trong chấn thương bụng bao gồm ống tiêu hóa (từ tâm vị đến trực tràng) và bàng quang
1. Tổng quan
Nội dung bài viết
Vấn đề cần đặt ra:
- Có chấn thương bụng kín hay không?
- Tạng nào bị tổn thương? Mức độ tổn thương?
- Điều trị bảo tồn hay phải phẫu thuật?
Ngược lại với chấn thương tạng đặc có thể được chẩn đoán chính xác bằng CĐHA và ưu tiên điều trị bảo tồn tối đa thì chấn thương tạng rỗng khó chẩn đoán chính xác và thường phải điều trị PT khi phát hiện tổn thương
2. Chẩn đoán lâm sàng
- Giúp định hướng các tổn thương và các thăm dò tiếp theo. Cần khai thác được thời điểm, cơ chế chấn thương, tình trạng tri giác, tổn thương ban đầu và xử trí
- Khám bụng toàn diện để phát hiện các triệu chứng có giá trị
3. Chẩn đoán cận lâm sàng
- Xét nghiệm máu: Ít có giá trị.
- Chụp XQ bụng không chuẩn bị: Hơi tự do ổ bụng (liềm hơi) có giá trị quyết định chẩn đoán có vỡ tạng rỗng
- Siêu âm bụng
- Chụp CT: Có thể phát hiện được khí tự do ổ bụng và dịch ổ bụng với số lượng ít, hơi sau phúc mạc trong trường hợp vỡ tá tràng
4. X quang bụng không chuẩn bị
- Giá trị dự báo dương tính của liềm hơi dưới cơ hoành rất cao
- Phân biệt: hơi sau mổ ổ bụng, chọc dò ổ bụng, bơm hơi vòi trứng
- 20% thủng tạng rỗng không có liềm hơi
- Âm tính giả:
- Lỗ thủng nhỏ được các tạng bít lại
- Ổ bụng dính
- Chất lượng phim kém, người đọc không có kinh nghiệm
5. Tiêu chuẩn chẩn đoán vỡ tạng rỗng trong chấn thương bụng kín
- Phản ứng thành bụng, cảm ứng phúc mạc
- Chẩn đoán hình ảnh có hơi tự do trong ổ bụng
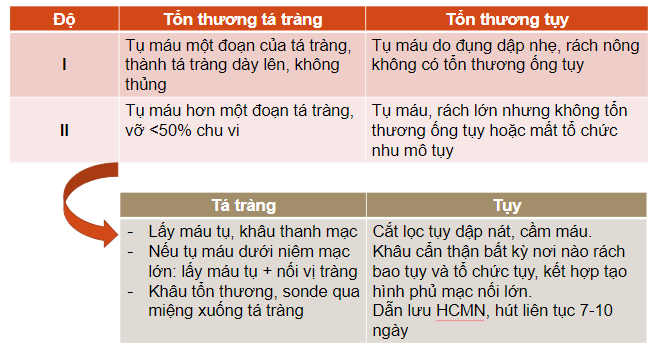
6. Phân độ chấn thương tạng rỗng
- Phân loại của Hội Phẫu thuật Chấn thương Hoa Kỳ (AAST – American Association for the Surgery of Trauma)
- Các mức độ:
- Đụng dập/ tụ máu
- Rách
- Mất tổ chức/ Mạch nuôi
6.1. Phân độ chấn thương dạ dày theo AAST
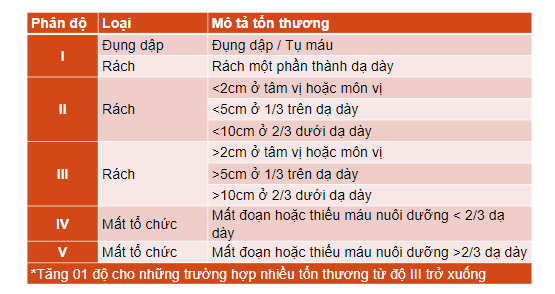
6.2. Phân độ chấn thương tá tràng theo AAST

6.3. Phân độ chấn thương ruột non, đại tràng theo AAST
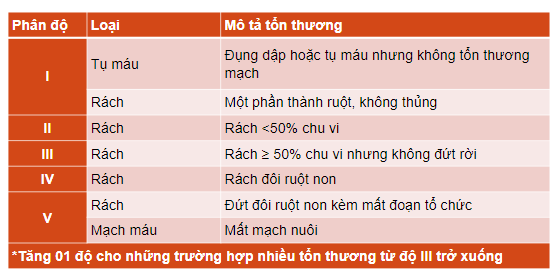
7. Điều trị chấn thương bụng kín vỡ tạng rỗng
- Cấp cứu ban đầu

- Siêu âm chấn thương nhanh (FAST – Focused Assessment with Sonography for Trauma)
- Phát hiện dịch tự do ổ bụng và màng ngoài tim, có thể làm nhanh và nhiều lần;
- Chỉ phát hiện được khi lượng dịch trong ổ bụng >100 ml
- Khó xác định trong trường hợp vướng hơi, béo phì
Tất cả các quyết định điều trị đều do phẫu thuật viên kết hợp thăm khám lâm sàng từng trường hợp cụ thể và kết quả cận lâm sàng, không có công thức điều trị chung cho mọi trường hợp
8. Xử trí tổn thương dạ dày
- Tổn thương dạ dày thường gặp ở mặt trước
- Xử trí: Khâu
9. Xử trí tổn thương tá tràng
- Nguyên tắc: làm giảm tối thiểu lượng dịch và thức ăn đi qua tá tràng, loại bỏ tạm thời hay vĩnh viễn nó ra khỏi đường tiêu hóa, giúp cho vết thương mau liền, hạn chế biến chứng rò và bục chỗ khâu vết thương
- Các phương pháp điều trị:
- Điều trị bảo tồn không mổ: tụ máu tá tràng.
- Phẫu thuật bảo tồn: tụ máu dưới thanh mạc, tụ máu dưới niêm mạc hoặc rách thanh mạc tá tràng, chưa gây thủng.
- Đối với những trường hợp chấn thương có thủng thành tá tràng thì có thể thực hiện các phương pháp:
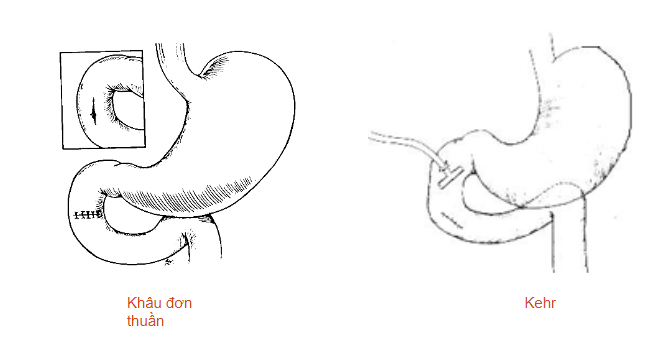
- Khâu vết thương đơn thuần (có thể dẫn lưu túi mật để giảm áp)
- Khâu vết thương kết hợp với phẫu thuật bảo vệ: Mở thông giảm áp (Khâu trên ống dẫn lưu Kehr (Stone 1979); Kỹ thuật 3 ống thông (Hasson 1984); Túi thừa hóa tá tràng (Berne 1974); Loại trừ môn vị (Jordan 1977)
- Patch tá tràng
- Phẫu thuật cắt bỏ: cắt đoạn, DPC
10. Xử trí tổn thương Ruột non
- Tụ máu, đụng giập 🡪 thăm dò, bảo tồn
- Rách thanh mạc 🡪 Khâu
- Vỡ, dập nát, mất mạch nuôi 🡪 Cắt hình chêm, cắt đoạn
11. Xử trí tổn thương Đại tràng
- Khâu đại tràng, đính chỗ vỡ lên thành bụng:
- Khâu + làm HMNT phía trên:
- Đưa chỗ vỡ ra làm HMNT
12. Chấn thương tá tụy
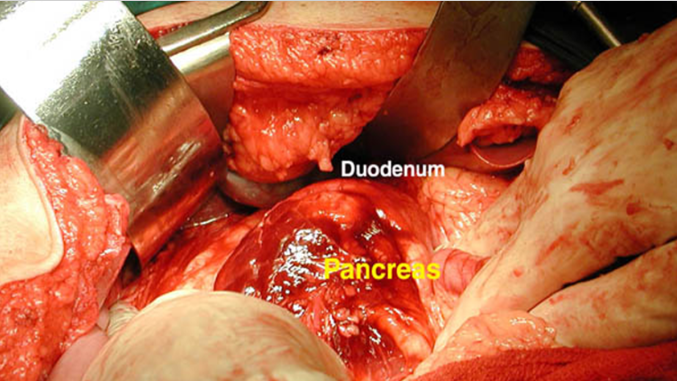
Đặc điểm chấn thương tá tụy
- Chấn thương tá tụy là tổn thương nặng, tương đối hiếm, thường gặp trong khung cảnh đa chấn thương nên tỷ lệ tử vong cao
- Chẩn đoán khó do các dấu hiệu lâm sàng và cận lâm sàng thường nghèo nàn
- Chẩn đoán thường xác định khi đã mở bụng (vì viêm phúc mạc, xuất huyết nội,…) nhưng cũng có khi bỏ sót thương tổn
- Điều trị hiện còn nhiều tranh luận. Kết quả điều trị phụ thuộc nhiều vào chẩn đoán sớm và phân loại thương tổn trong mổ
13. Giải phẫu ứng dụng
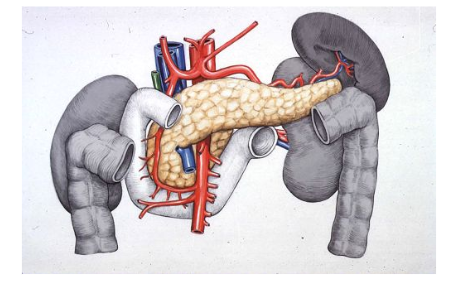
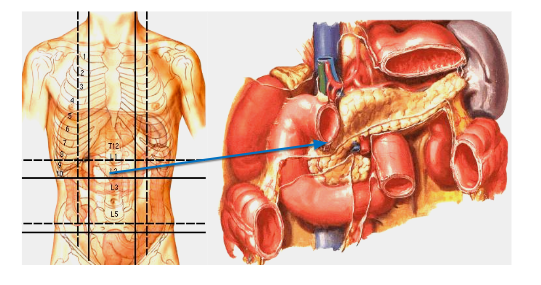
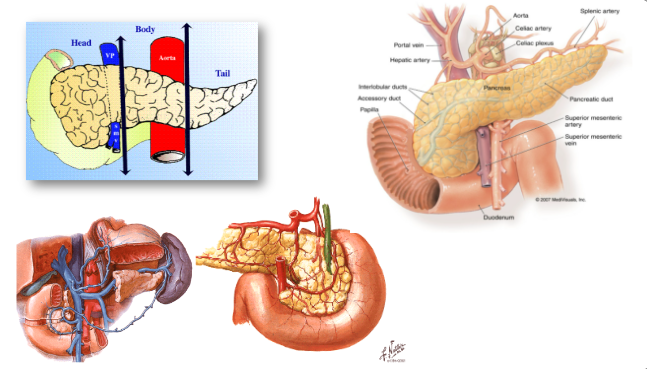
14. Sinh lý
Tụy:
- Nội tiết: Insulin, glucagon, sandostatin, polypeptid tụy
- Ngoại tiết: Amylase, lipase, trypsin, chymotrypsin, carboxypeptidase A & B
- Số lượng: 1500 – 2500 ml, pH 8 – 8,3
🡪 Ống tụy tổn thương 🡪 rò tụy
Tá tràng:
- Là hành lang nối dạ dày – hỗng tràng
- 10 lít dịch đi qua/24 giờ: Nước bọt 2l, dịch dạ dày 3l, mật 1l, tụy 2,5l
- Men tiêu đạm của tụy hoạt hoá nhờ enterokinase trong môi trường kiềm ở lòng tá tràng
🡪 Tổn thương khó liền, tỷ lệ bục và rò miệng nối cao
15. Chẩn đoán
- Hỏi kỹ cơ chế chấn thương 🡪 lực tác động trực tiếp vùng thượng vị
- Lâm sàng khó đánh giá, nhất là khi có tổn thương phối hợp hoặc tổn thương tá tụy sau phúc mạc
- Xét nghiệm huyết học ít giá trị
- Amylase máu tăng sau chấn thương >3h (Takishima)
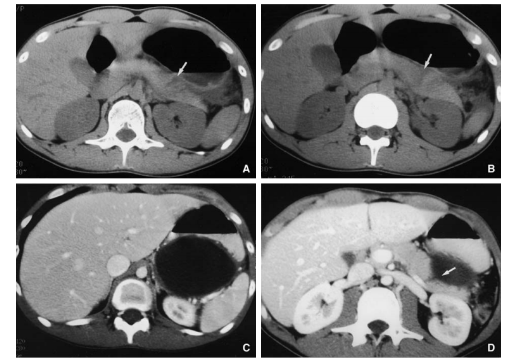
- ASP: Hình hơi bất thường cạnh tá tràng và quanh thận phải
- SA: Khối tụ dịch vùng hông phải
- XQ bụng có thuốc cản quang đường uống tan trong nước
- CT và cho BN uống thuốc cản quang tan trong nước (Telebrix) 🡪 khối tụ dịch vùng quanh tá tràng và thận phải, thuốc cản quang lan ra ngoài
Chụp ống tụy ngược dòng qua nội soi tiêu hóa
(ERP – Endoscopic Retrograde Pancreatography)
- Giai đoạn cấp: Ít có cơ hội do chấn thương thường nặng, phối hợp. Chỉ định làm ERP nếu:
- Đau bụng, sốt, amylase, lipase máu
- Siêu âm hoặc chụp CT nghi có thương tổn ở tụy
- Viêm tụy cấp sau chấn thương đang điều trị bảo tồn nhưng nặng lên
- Giai đoạn muộn: Sau vài tuần, vài năm. Thường phối hợp chụp CT để đánh giá thương tổn ống tụy → mổ hoặc bảo tồn bằng đặt stent qua NS
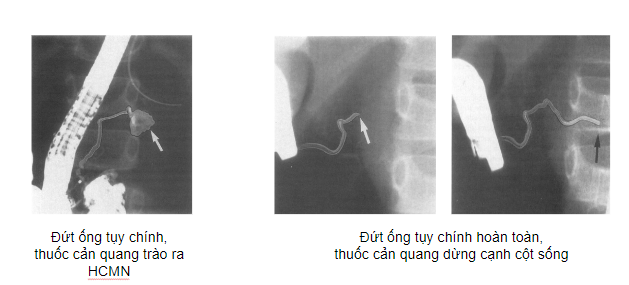
- Theo dõi: Bn tình trạng ổn định (toàn thân, bụng) về lâm sàng, Hct, WBC, amylase và CT 🡪 tiến triển: khối dịch đọng hay nang giả tụy
- Khi khó chẩn đoán trên LS và CT 🡪 mổ thăm dò
- Mở bụng khi CLS không chứng minh thương tổn, LS không rõ VPM, BN đau bụng dai dẳng hoặc tăng >6h từ lúc chấn thương, BN chướng bụng, HC nhiễm trùng, amylase máu tăng
- NS chẩn đoán khi đủ phương tiện và kinh nghiệm
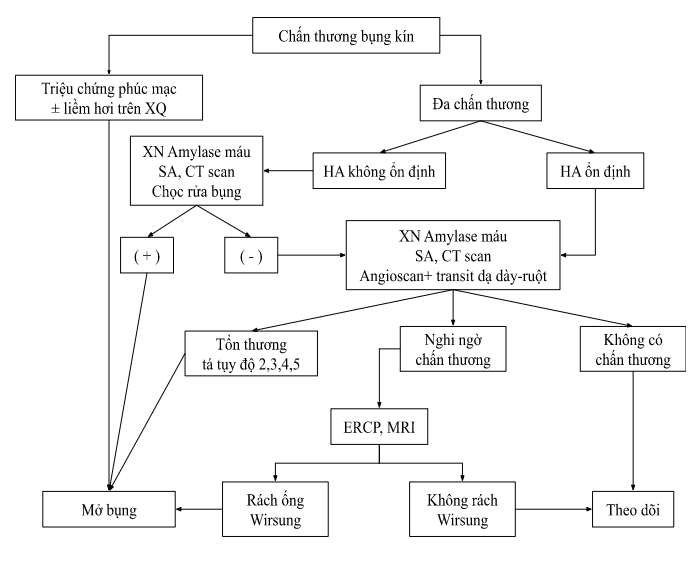
Sơ đồ chẩn đoán chấn thương tá tụy (Périssat – 1991)
Kỹ Thuật: Phẫu thuật chấn thương tá tụy
Bước 1: Mở bụng
- Mở bụng đường trắng giữa trên và kéo dài dưới rốn
Bước 2: Thăm dò ổ bụng
- Thăm dò toàn bộ ổ bụng: tình trạng phúc mạc hoành, Douglas, gan, lách, cuống gan, dạ dày, toàn bộ ruột non và đại tràng…
- Luôn nghĩ đến chấn thương mạch máu khi đầu và thân tụy bị chấn thương nặng
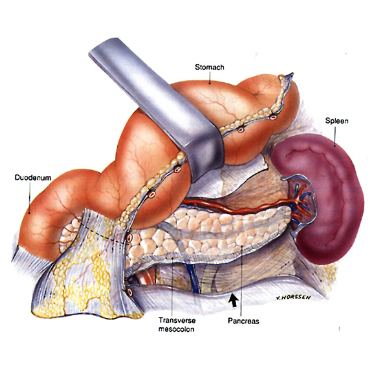
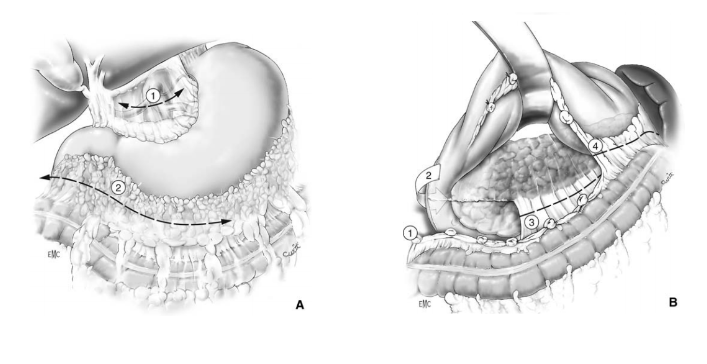
- Trong khi mổ, nếu thấy tụ dịch quanh tá tràng có kèm theo bóng khí phải nghĩ tới vỡ tá tràng mặt sau 🡪 phải làm thủ thuật Kocher, Catell-Braasch
- Khi có tụ máu vùng trước đầu tụy và sau mạc nối vị đại tràng 🡪 lấy hết máu tụ để kiểm tra tổn thương vùng móc tụy và tá tràng, chú ý TMMTTT
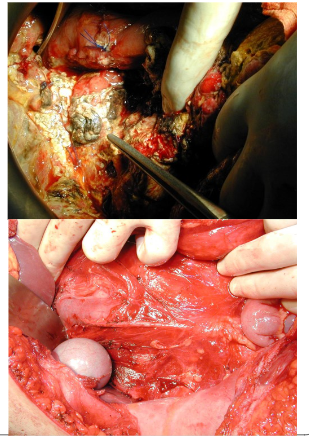
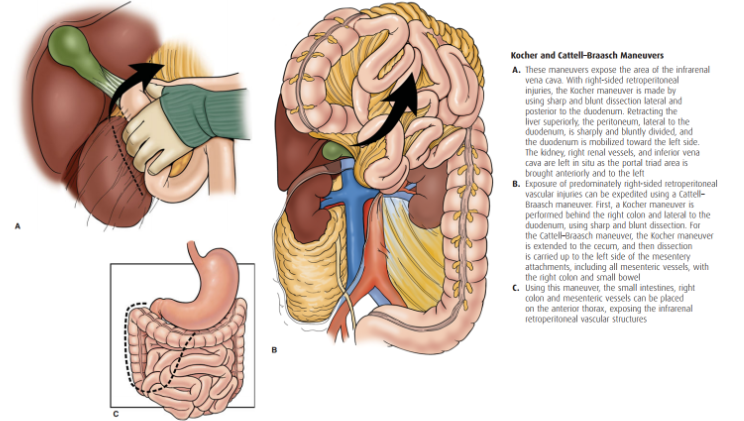
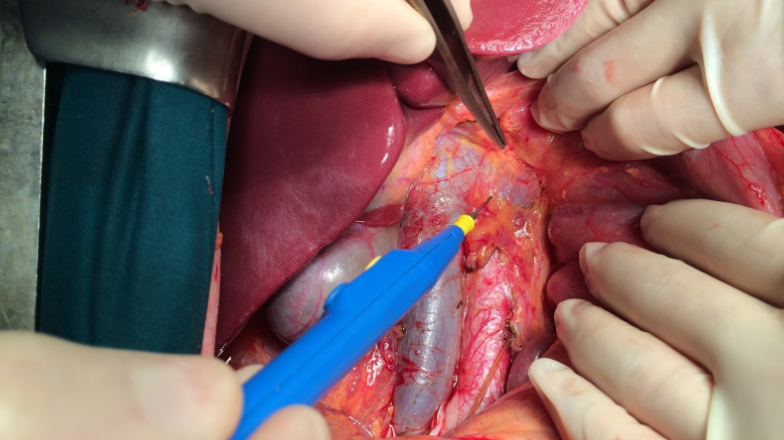
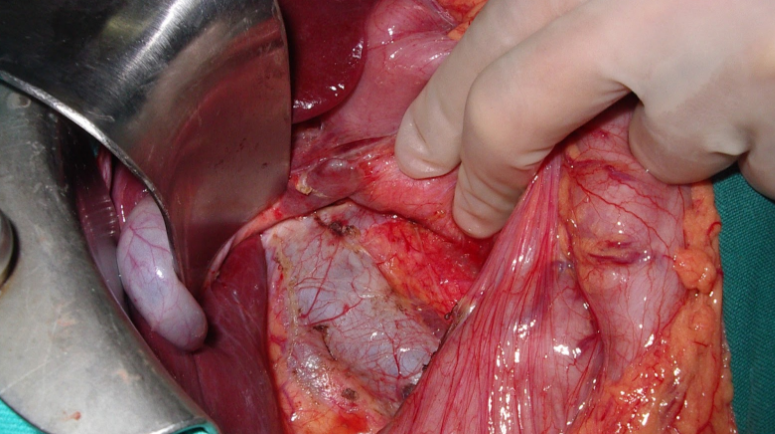
Bước 3: Đánh giá vùng tá tụy
Phân loại chấn thương tá tụy
- Hervé và Arrighi (1965): Phân loại chấn thương tụy đơn thuần
- Lucas (1977): Phân loại chấn thương tá tụy
- Moore (1981): Phân loại vết thương thấu bụng
- Paillet (1985): Phân loại chấn thương tá tụy và cách điều trị
- Hiệp hội Chấn thương Hoa Kỳ năm 1990 (AAST – the American Association for the Surgery of Trauma): Phân loại chấn thương tụy-tá tràng
- Périssat (1991): Phân loại chấn thương tá tụy
Phân loại theo Lucas – 1977
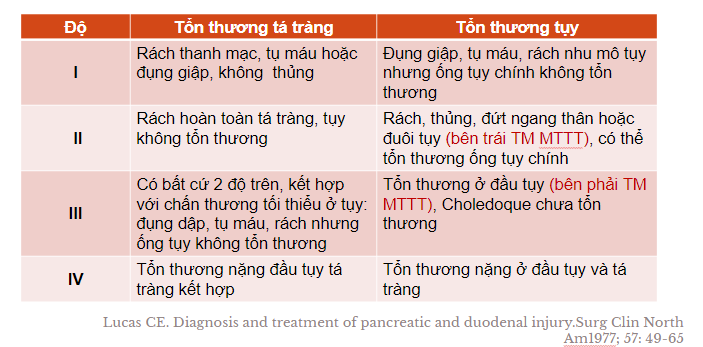
Phân loại theo AAST – 1990

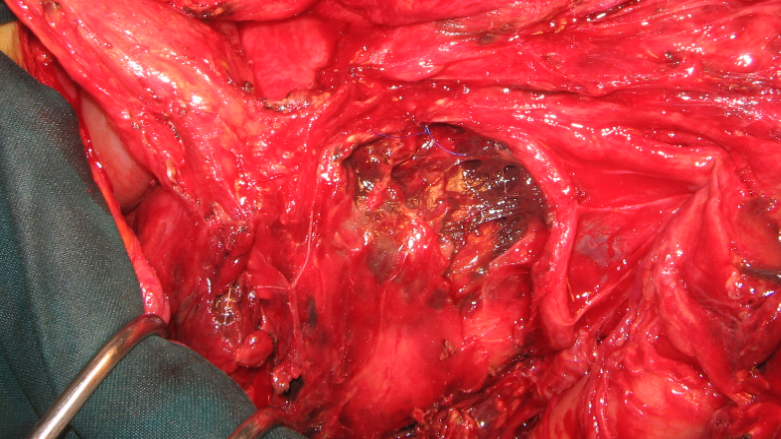
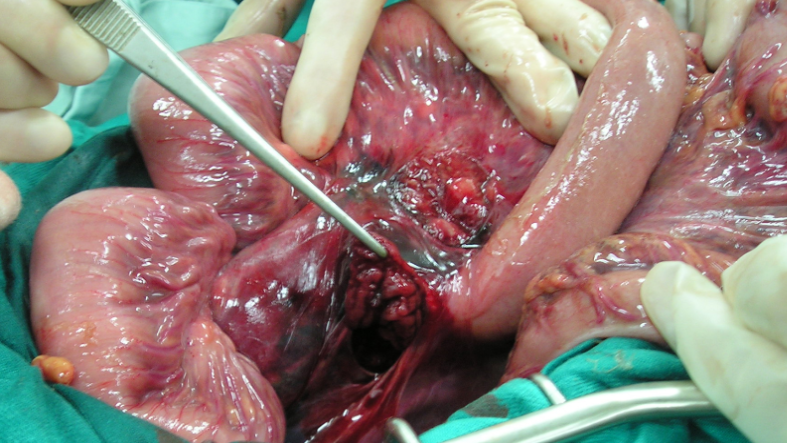
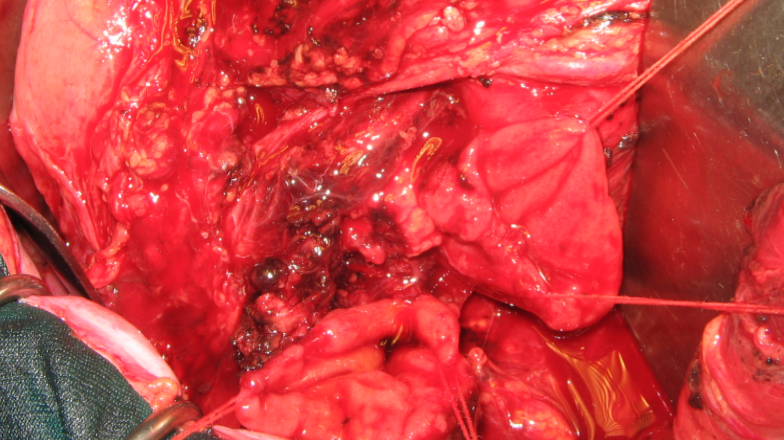
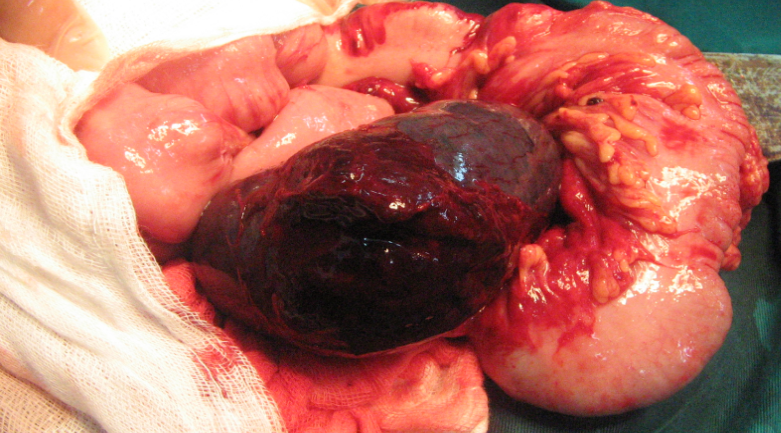
Bước 4: Xử trí thương tổn tá tràng và/hoặc tụy
- Điều trị chấn thương tá tụy bao gồm điều trị thương tổn ở tá tràng và điều trị thương tổn ở tụy
- Nguyên tắc:
- Tá tràng: giảm tối thiểu lượng dịch và thức ăn đi qua tá tràng, loại bỏ tạm thời hay vĩnh viễn nó ra khỏi đường tiêu hóa, giúp vết thương mau liền, hạn chế biến chứng rò và bục chỗ khâu
- Tụy: kiểm soát chảy máu, lấy tổ chức tụy dập nát (bảo tồn tối đa tụy lành) và dẫn lưu hợp lý các ống tụy ngoại tiết
- 2 phương pháp phẫu thuật:
- Phẫu thuật bảo tồn: Choledoque & Wirsung nguyên vẹn, khung tá tràng không hoại tử hoặc dập nát rộng
- Phẫu thuật cắt bỏ: Tổn thương Choledoque & Wirsung
Phẫu thuật bảo tồn chấn thương tá tràng
- Tụ máu thanh mạc, tụ máu dưới niêm mạc, rách thanh cơ chưa thủng:
- Khâu thanh mạc, lấy máu tụ
- Rách thủng thành tá tràng:
- Khâu đơn thuần: tổn thương nhỏ, đến sớm
- Mở thông giảm áp: Kehr (Stone 1979), 3 ống thông (Hasson 1984)
- Túi thừa hoá tá tràng (Berne 1974)
- Loại trừ môn vị (Jordan 1977)
- Nối quai ruột vào vết thương (Patch)
Phẫu thuật bảo tồn chấn thương tụy
- Tụ máu, dập nát nhưng ống tụy chính chưa tổn thương:
- Cầm máu, dẫn lưu HCMN
- Đứt ống tụy chính (bên trái TMMTTT):
- Nối tụy – hỗng tràng: Beger, Roux-en-Y
- Nối tụy – dạ dày
Phẫu thuật cắt bỏ chấn thương tá tụy
- Tá tràng:
- Cắt bỏ một phần tá tràng (D1 hoặc D3, D4)
- Cắt khối tá tụy (DPC – Phẫu thuật Whipple 1935)
- Tụy:
- Cắt bỏ đuôi hoặc thân đuôi tụy
- Cắt bỏ đầu tụy, bảo tồn tá tràng (Phẫu thuật Beger 1985)
- Cắt khối tá tụy (DPC – DuodénoPancréatectomie Céphaliques)
- Cắt bỏ hoàn toàn khối tá tụy (DPT – DuodénoPancréatectomie Totale)
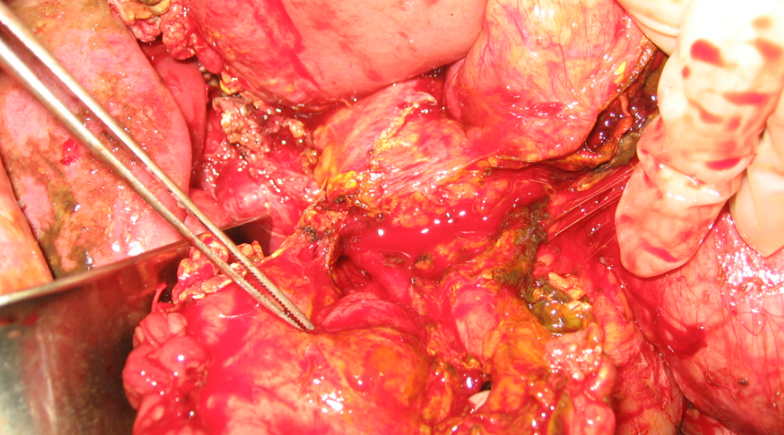
Phân loại AAST – I, II (Lucas I)
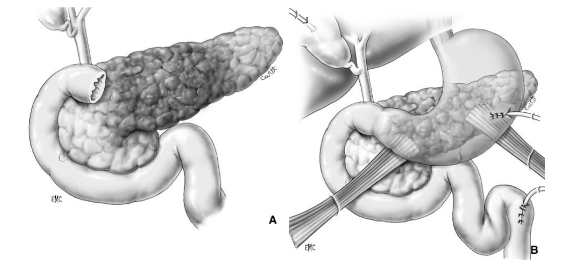
A – Thương tổn tụy độ II
B – Dẫn lưu HCMN, mở thông túi mật, mở thông dạ dày, mở thông hỗng tràng
A – Thương tổn độ I ở đầu tụy, độ III (AAST) ở D2
B – Khâu vết thương tá tràng D2, mở thông túi mật, mở thông dạ dày, mở thông hỗng tràng, dẫn lưu HCMN và cạnh tá tràng (theo C.Arvieux, C.Létoublon 2005)
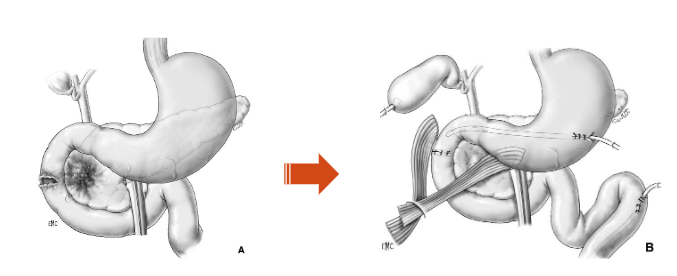
Phẫu thuật loại trừ môn vị – Pyloric exclusion procedure
Vỡ tá tràng, vỡ tuỵ không tổn thương ống tụy chính được điều trị bằng khâu tá tràng, khâu tuỵ, mở thông tá tràng qua Kehr, khâu môn vị, nối vị tràng, hút dạ dày qua dẫn lưu (theo Kenneth D. Boffard và Adam J.Brooks – 2000)
Kỹ thuật 3 ống thông giảm áp lực tá tràng – Duodenal decompression with triple- tube intubation
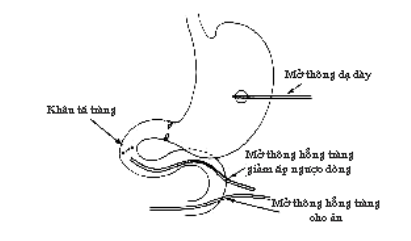
- Mở thông dạ dày
- Dẫn lưu tá tràng qua mở thông hỗng tràng
- Mở thông hỗng tràng nuôi dưỡng
- Dẫn lưu rộng rãi vùng tá tràng, đầu tụy
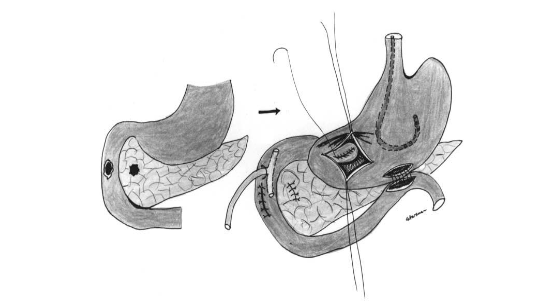
Phẫu thuật Patch tá tràng – Patch technique
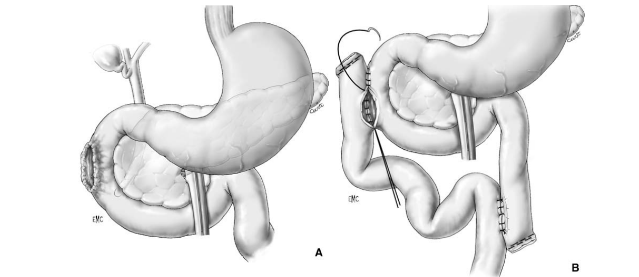
A – Tổn thương rộng ở D2, lộ bóng Vater
B – Đưa quai hỗng tràng lên úp vào vết thương D2 kiểu Roux-en-Y
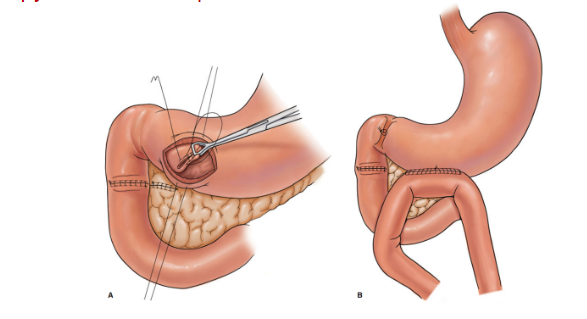
Phẫu thuật cắt bỏ một phần tá tràng
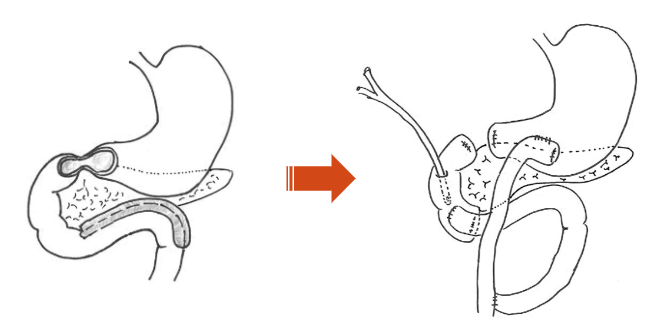
Phẫu thuật cắt bỏ một phần tá tràng
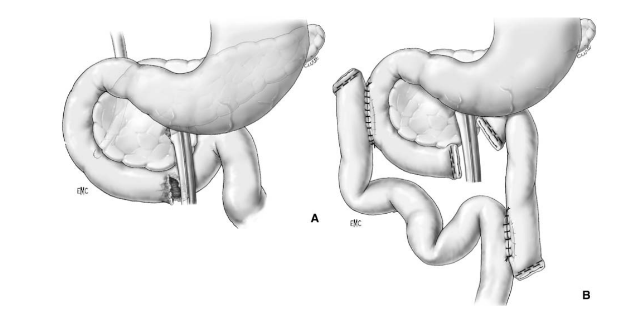
A- Vỡ D3 độ III (AAST) ngay sát bó mạch mạc treo tràng trên
B- Cắt đoạn D4, nối hỗng tràng với D2 Roux-en-Y
Phẫu thuật cắt bỏ một phần tá tràng
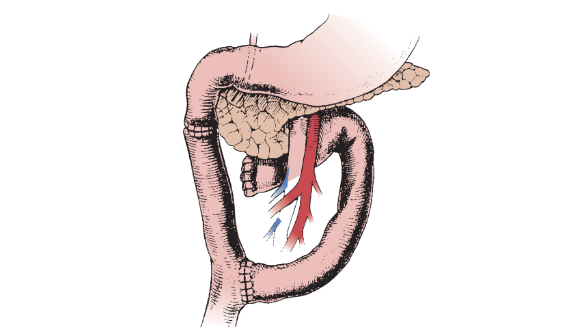
Phẫu thuật nối tụy – hỗng tràng

Phẫu thuật nối tụy – dạ dày
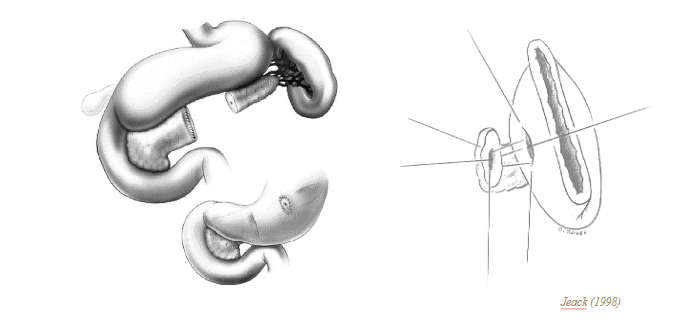
Phẫu thuật cắt thân đuôi tụy ± lách
Phân loại AAST – IV (Lucas III)

Kỹ thuật đảo dòng tá tràng (túi thừa hóa tá tràng) – duodenal diverticularization procedure
- Khâu tá tràng
- Dẫn lưu mỏm tá tràng
- Cắt hang môn vị, nối dạ dày hỗng tràng
- Cắt thần kinh X
- Dẫn lưu Kehr ống mật chủ
- Đặt hệ thống dẫn lưu cạnh tá tràng đầu tụy
Phẫu thuật loại trừ môn vị
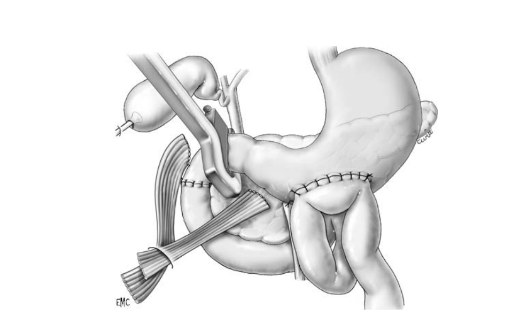
Phẫu thuật dẫn lưu HCMN
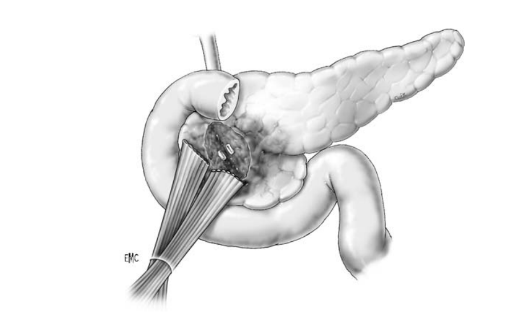
Phẫu thuật cắt tụy trung tâm
Cắt tụy trung tâm, nối tụy với mặt sau dạ dày
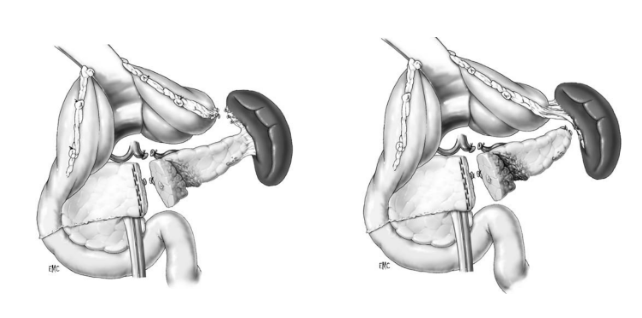
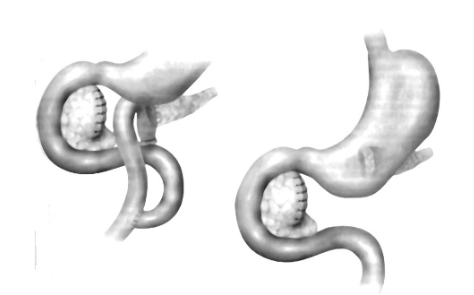
Phẫu thuật cắt bỏ đầu tụy, bảo tồn tá tràng
Cắt bỏ đầu tuỵ bảo tồn tá tràng và nối tuỵ ruột Roux en Y (theo Beger H.G. 1985)
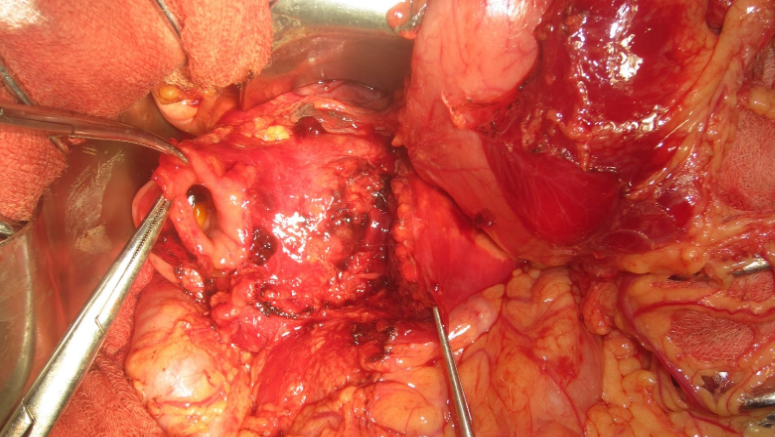
Phân loại AAST – V (Lucas IV)
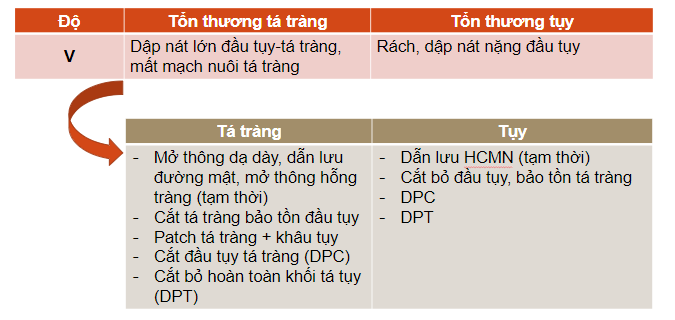
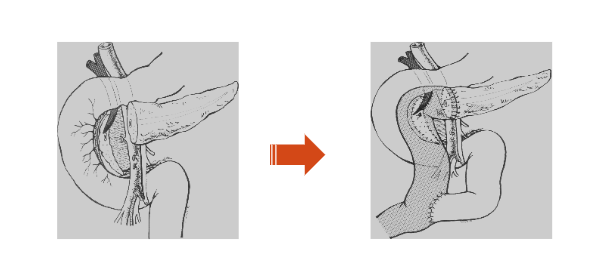
Phẫu thuật cắt khối tá tụy (DPC)
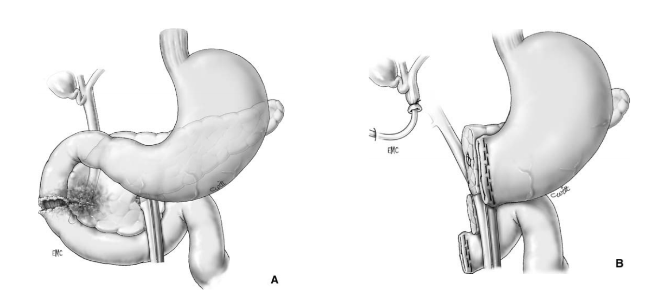
Cắt khối tá tụy – pancreaticoduodenectomy
- Tổn thương rộng đầu tụy, tá tràng
- Tổn thương đường mật và ống tụy gần Vater
- Không kiểm soát được chảy máu từ tá tràng đầu tụy
- Tổn thương mạch vùng tá tràng, đầu tụy
Tử vong đến 60%, nhiều yếu tố: tổn thương phối hợp, thể trạng bệnh nhân trước mổ, thời gian phẫu thuật, mất máu và kinh nghiệm của PTV
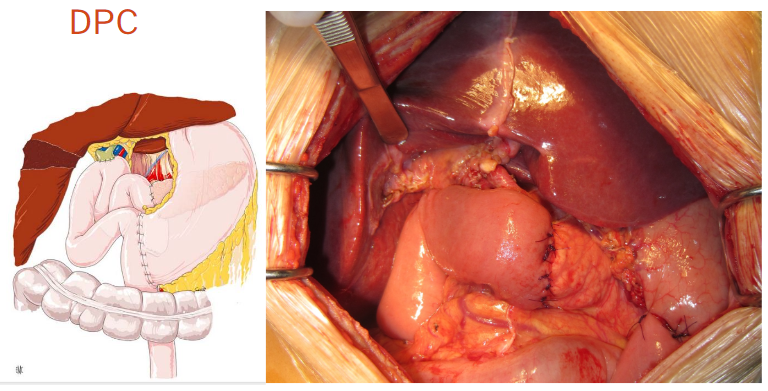
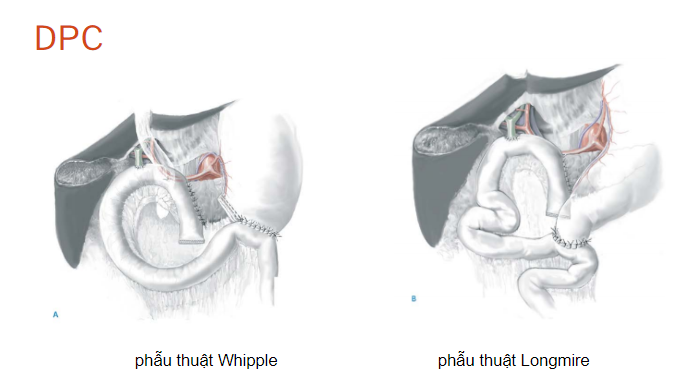
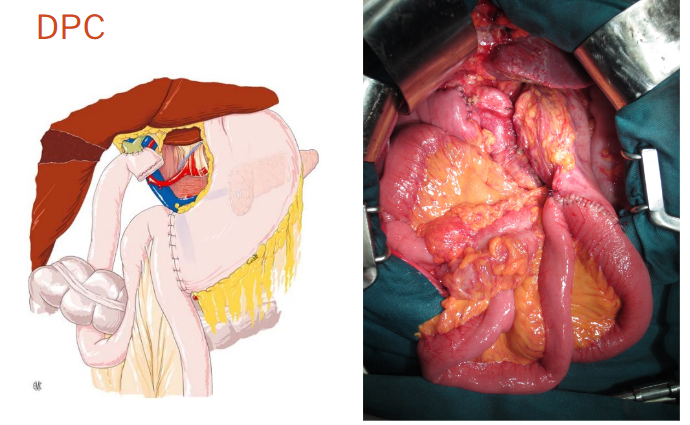
Tóm tắt các kỹ thuật xử trí
- Khâu + đặt dẫn lưu
- Nồi áp chỗ vỡ
- Cắt thân đuôi tụy (±cắt lách)
- Đóng 1 đầu, nối 1 đầu
- Nối 2 đầu
- DPC
- Vá
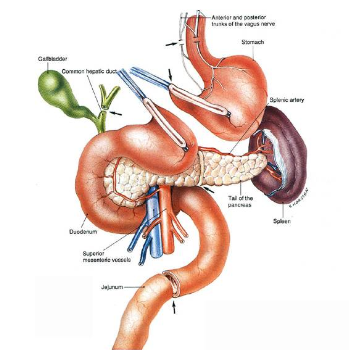
Bước 5: Kiểm tra
- Kiểm tra tất cả diện bóc tách và cầm máu tỷ mỷ
- Có thể mở thông hỗng tràng nuôi dưỡng
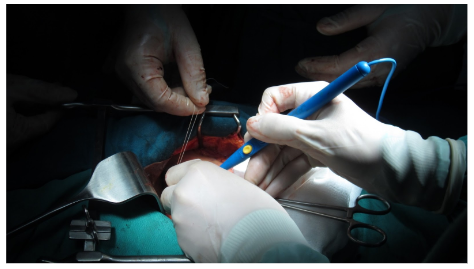
Bước 6: Đặt dẫn lưu, đóng bụng
- Rách TM chủ dưới
- Rách TM mạc treo tràng trên
- Rách TM cửa
- Cắt phải ĐM gan chung,…
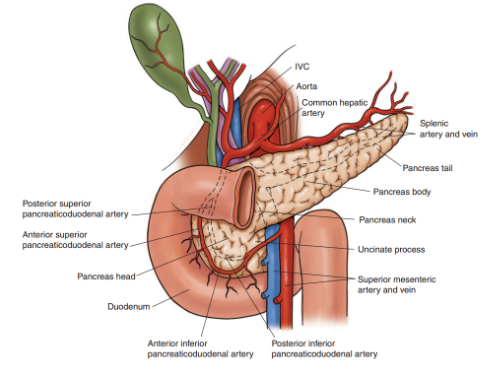
Biến chứng
| Biến chứng | Xử trí |
| Tử vong, nặng nề | Hồi sức tích cực, giải thích |
| Suy đa tạng, rối loạn đông máu, suy kiệt sau mổ, suy tuần hoàn, suy hô hấp, hội chứng gan thận | |
| Chảy máu sau mổ | Nội khoa, mổ lại |
| Viêm phúc mạc | Mổ lại |
| Rò miệng nối tụy | Nội khoa, nuôi dưỡng, mổ lại |
| Rò miệng nối mật | Nội khoa, mổ lại |
| Áp xe tồn dư | Nội khoa, dẫn lưu, mổ lại |
| Nhiễm trùng vết mổ | Nội khoa |
| Tràn dịch màng phổi, viêm phổi, nhiễm trùng tiết niệu, chậm lưu thông ruột,… | Nội khoa |
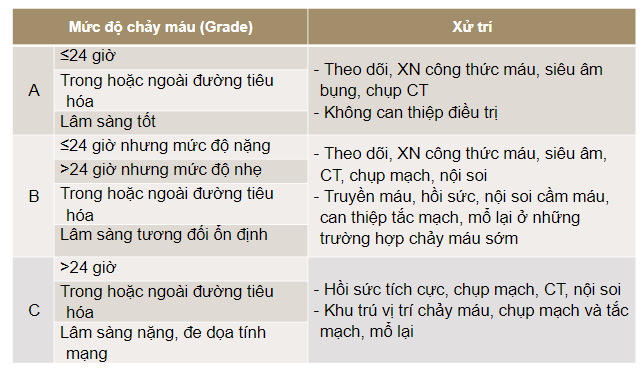
Biến chứng chảy máu tụy
Theo Hội phẫu thuật tụy quốc tế (ISGPS – International Study Group of Pancreatic Surgery)
- Chảy máu nhẹ
- Máu qua dẫn lưu hoặc sonde dạ dày
- Hình ảnh trên SA không nhiều
- Giảm Hb <3 g/dl
- Lâm sàng không nghiêm trọng
- Chảy máu nặng
- Lượng máu chảy nhiều
- Giảm Hb>3 g/dl
- Shock mất máu
Biến chứng chảy máu
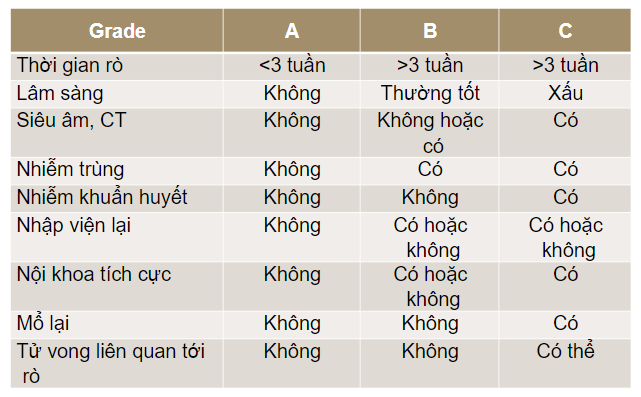
Biến chứng rò tụy
- Theo Nhóm nghiên cứu quốc tế về định nghĩa rò tụy (ISGPF – International Study Group on Pancreatic Fistula Definition), rò tụy do bục miệng nối tụy ruột hoặc thoát dịch tụy từ nhu mô tụy bị tổn thương không liên quan tới miệng nối; dịch rò từ dẫn lưu ổ bụng từ ngày thứ 3 sau mổ với lượng amylase ≥3 lần trong máu.
- Rò tụy chia thành 3 mức độ (Grade) liên quan tới tử vong, mổ lại hay điều trị nội khoa (giúp tiên lượng)
Biến chứng rò tụy
Kết luận
- Chẩn đoán sớm chấn thương tạng rỗng thường không khó (trừ chấn thương tá tràng). Chẩn đoán chính xác thường được xác định khi mổ
- Không có 1 phương pháp duy nhất để điều trị chấn thương tạng rỗng do đó kinh nghiệm và sự hiểu biết của PTV là nhân tố quyết định
- Kết quả điều trị phụ thuộc vào việc chẩn đoán kịp thời, mức độ tổn thương, chiến thuật xử lý thích hợp
Bản quyền và thương hiệu: Thông tin và hình ảnh trên website thuộc quyền sở hữu của Vinmecdr. Việc sao chép, sử dụng phải được Vinmecdr chấp thuận trước bằng văn bản.
Miễn trừ trách nhiệm: Tất cả những tư liệu được cung cấp trên website này đều mang tính tham khảo. Do đó, nội dung và hình ảnh sẽ được thay đổi, cập nhật và cải tiến thường xuyên mà không phải thông báo trước. Vinmecdr không bảo đảm về độ chính xác cũng như sự hoàn thiện về thông tin. Chúng tôi không chịu trách nhiệm pháp lý cho những thiệt hại xuất hiện trực tiếp hay gián tiếp từ việc sử dụng hoặc hành động dựa theo những thông tin trên hoặc một số thông tin xuất hiện trên website này. Vinmecdr không chịu trách nhiệm pháp lý về những sai sót, lỗi chính tả… do nhập liệu cùng với những sự cố khách quan khác như: nhiễm virus, hành vi phá hoại, ác ý… xảy ra trên website này cũng như các website liên kết, nếu có.
Đường link liên kết
Vinmecdr sẽ không chịu trách nhiệm hay có nghĩa vụ pháp lý dưới bất kỳ hình thức nào về nội dung của những website không thuộc Vinmecdr đựợc liên kết với website www.vinmecdr.com, bao gồm các sản phẩm, dịch vụ và những mặt hàng khác được giới thiệu thông qua những website đó














