Thoát vị nhân nhầy
Thoát vị nhân nhầy là một bệnh lý thần kinh cần được chẩn đoán nhanh chóng để tiếp cận điều trị và phòng ngừa cho bệnh nhân. Bài viết này nhằm mục đích nâng cao kiến thức về việc đánh giá và điều trị thoát vị nhân nhầy, cũng như nhấn mạnh vai trò của các chuyên gia để cung cấp dịch vụ sức khỏe tốt nhất cho bệnh nhân.
Nhóm tác giả: Franco L. De Cicco 1; Gaston O. Camino Willhuber 2.
Đơn vị công tác: Bệnh viện Buenos Aires, Ý
Ngày phát hành: 01/05/2022
Tổng quan
Bài viết này mô tả nguyên nhân, dịch tễ học, biểu hiện lâm sàng và phương pháp điều trị bệnh thoát vị nhân nhầy, một tình trạng đặc trưng bởi sự phá vỡ vòng xơ cùng sự chệch nhân nhầy ra khỏi khoảng gian đĩa đệm cột sống, gây nên triệu chứng viêm và chèn ép các rễ thần kinh (bệnh rễ thần kinh) hoặc tủy sống (bệnh lý tủy). Tình trạng này cần được chẩn đoán kịp thời để thực hiện hướng dẫn điều trị, phòng tránh những biến chứng và cải thiện kết quả điều trị. Bài nghiên cứu này nhằm nâng cao kiến thức trong việc đánh giá và điều trị thoát vị nhân nhầy, nhấn mạnh vai trò của đội ngũ chuyên gia trong việc đánh giá và điều trị cho những bệnh nhân có bệnh lý này.
1. Mục tiêu
Nội dung bài viết
- Mô tả nguyên nhân gây thoát vị nhân nhầy.
- Mô tả triệu chứng điển hình của những bệnh nhân thoát vị nhân nhầy.
- Liệt kê những phương pháp điều trị thoát vị nhân nhầy.
- Giải thích tầm quan trọng của việc tăng cường sự phối hợp của đội ngũ chuyên gia để cải thiện việc chăm sóc cho những bệnh nhân bị thoát vị nhân nhầy.
Truy cập các câu hỏi trắc nghiệm miễn phí về chủ đề này.
2. Giới thiệu
Thoát vị nhân nhầy là nguyên nhân phổ biến nhất gây đau dây thần kinh tọa và là một trong những chỉ định phẫu thuật cột sống phổ biến nhất trên toàn cầu.[1] Tình trạng này biểu hiện bởi sự dịch chuyển của nhân nhầy ra khỏi khoảng gian đĩa đệm.
Giải phẫu đĩa đệm bao gồm hai cấu trúc chính là nhân nhầy (NN) và vòng xơ (VX).
Nhân nhầy bao gồm nước, collagen typ II, các tế bào giống tế bào sụn và các proteoglycan. Sự kết hợp đặc trưng này làm NN trở nên đàn hồi, linh hoạt dưới áp lực và hấp thụ được lực nén.[2]
Thành phần của VX hầu hết là các sợi collagen typ I xếp thành các lớp đồng tâm, tạo thành một mô sợi bao quanh lấy NN ở dạng xoắn ốc, cấu trúc này dày đặc hơn ở phần trước và được gắn vào thân đốt sống bởi các sợi Sharpey.
3. Nguyên nhân
Thoát vị nhân nhầy là một quá trình tiến triển xảy ra khi thoái hóa đĩa đệm, với thoát vị đĩa đệm và thoái hóa đĩa đệm là những thuật ngữ liên quan. Thoái hóa đĩa đệm thường liên quan đến sự mất đi các proteoglycan.[4] Có nhiều yếu tố ảnh hưởng đến quá trình thoái hóa, bao gồm yếu tố di truyền, cơ học và hành vi.[5][6]
Đĩa đệm là một cấu trúc tạo nên tính linh hoạt và khả năng truyền tải trọng qua cột sống. Tải trọng cơ học đóng vai trò quan trọng trong việc duy trì một đĩa đệm khỏe mạnh, bằng cách tạo những tín hiệu gửi đến các tế bào điều hòa cân bằng nội mô chất nền phù hợp.[7][8] Tuy nhiên, nếu phải gánh trọng tải quá ít hoặc quá nhiều trong thời gian dài có thể gây nên thoái hóa đĩa đệm.[9][10]
4. Dịch tễ
Tỷ lệ lưu hành thoát vị đĩa đệm ước tính xấp xỉ 1-3%. Tỷ lệ mới mắc cao nhất xuất hiện khoảng 30-50 năm trước và bệnh thường biểu hiện ở nam nhiều hơn nữ (tỷ lệ 2:1)
5. Sinh lý bệnh
Thoát vị đĩa đệm là hệ quả của sự thoái hóa trong bao xơ; đây là những thay đổi về cấu trúc đĩa đệm này điều chỉnh theo tuổi tác, bao gồm sự mất độ ẩm, tạo khe nứt, hẹp đĩa đệm, thoái hóa chất nhầy, xuất hiện khí giữa các đĩa (khoảng không), hoại tử xương, các thay đổi do viêm và xơ cứng dưới sụn. Các khe nứt bao xơ có sẵn là một yếu điểm, tạo cơ hội cho cấu trúc đĩa phồng lên hoặc di chuyển ra ngoài rìa bao xơ.
6. Mô bệnh học
Thoát vị nhân nhầy là hậu quả từ sự mất toàn vẹn của bao xơ, làm cho cấu trúc của nhân nhô ra đến ống thần kinh, lỗ gian đốt sống (trong lỗ) hoặc bên cạnh lỗ gian đốt sống (ngoài lỗ). Lồi nhân nhầy là một tình trạng ít nguy hiểm của thoát vị đĩa đệm do bao xơ chỉ vỡ một phần (Xem hình 1), khi cấu trúc xơ bị vỡ hoàn toàn, nhân có thể thoát ra khoảng gian đĩa và trong một số trường hợp mảnh vỡ của nhân nhầy có thể di chuyển đi nơi khác (thoát vị mảnh rời).
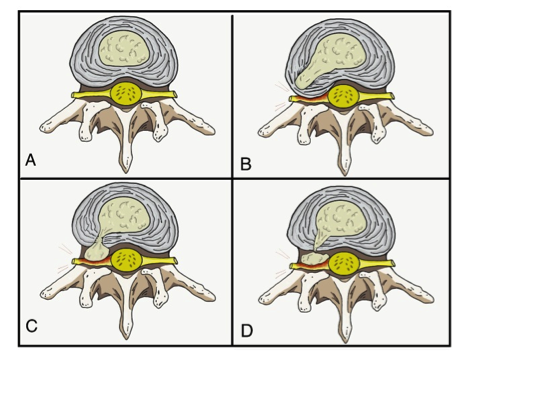
Hình 1. A) Giải phẫu đĩa đệm bình thường, B) Lồi đĩa đệm, C) Thoát vị đĩa đệm, D) Thoát vị mảnh rời. (Được đóng góp bởi Bác sĩ Franco De Cicco)
Một cách khác để phân biệt giữa lồi và thoát vị là dựa vào hình dạng của cấu trúc bị dịch chuyển. Lồi là khi khoảng cách xa nhất giữa phần rìa đĩa nằm ngoài khoảng gian đĩa nhỏ hơn khoảng cách giữa phần rìa của đáy đĩa nằm ngoài khoảng gian đĩa. Đáy đĩa là phần rộng của đĩa ở rìa ngoài của khoảng gian đĩa. Thoát vị là khi trên ít nhất một mặt phẳng, khoảng cách giữa phần rìa đĩa nằm ngoài khoảng gian đĩa vượt quá khoảng cách giữa phần rìa của đáy đĩa nằm ngoài khoảng gian đĩa.
Một dạng khác của thoát vị đĩa đệm là nốt Schmorl, nghĩa là phần đĩa đệm di chuyển theo hướng đầu-chân (trên-dưới) qua một khoảng giữa tấm sụn và đĩa đệm để tạo ra một khoảng trống ở thân đốt (thoát vị đĩa đệm gian đốt sống).[11]
Khi vòng xơ không còn nguyên vẹn thì bệnh sự phát triển thành thoát vị nhân nhầy. Sự mất toàn vẹn vòng xơ có thể xuất hiện ở nhiều dạng khác nhau, ví dụ như các vết nứt xuyên tâm, ngang hoặc đồng tâm. Các loại vết nứt này có thể quan sát được ở giai đoạn sớm của thoái hóa đĩa đệm. Một dạng nứt vòng xơ đáng chú ý, có thể quan sát được trên phim MRI trọng T2 là vùng cường độ cao (VCĐC), các thay đổi biểu thị cho sự hiện diện của dịch trong khe nứt vòng xơ và tương quan với vết rách hoặc vết nứt vòng xơ cấp tính.[12]
7. Bệnh sử và Lâm sàng
Để giải thích các biểu hiện lâm sàng thứ phát sau thoát vị đĩa đệm, ta cần hiểu đúng về các vùng giải phẫu và các mức độ của đốt sống. Wiltse đề xuất các vùng giải phẫu dựa trên các mốc như sau: cạnh giữa của diện khớp, các cạnh bên, trên và giữa của cuống, các mặt phẳng đứng ngang và đứng dọc của trung tâm đĩa đệm. Trên mặt phẳng cắt ngang, các mốc giải phẫu này giới hạn nên vùng trung tâm, vùng dưới diện khớp (hốc bên), vùng trong lỗ gian đốt sống và vùng ngoài lỗ gian đốt sống. Trên mặt phẳng đứng dọc, các mức độ được mô tả như sau: mức độ trên cuống, mức độ cuống, mức độ dưới cuống và mức độ đĩa đệm. Khi hiểu đúng về giải phẫu và mối liên hệ giữa các rễ thần kinh và thoát vị đĩa đệm, ta sẽ hiểu chính xác các triệu chứng lâm sàng liên quan đến bệnh lý này.
Có hai cơ chế chính để giải thích tình trạng đau rễ thần kinh thứ phát sau thoát vị nhân nhầy: Sự chèn ép cơ học và phản ứng viêm. Triệu chứng lâm sàng có thể thay đổi dựa vào nhiều yếu tố như vị trí thoát vị (mức độ), sự chèn ép thần kinh và sự tiến triển triệu chứng. Thoát vị nhân nhầy có thể gây đau thắt lưng, tuy nhiên, biểu hiện lâm sàng quan trọng là bệnh rễ thần kinh, biểu hiện là tình trạng đau lan tỏa và thay đổi cảm giác theo phân bố thần kinh. Ngoài ra, đánh giá phản xạ (giảm phản xạ) có thể giúp xác định rễ thần kinh liên quan đến triệu chứng.
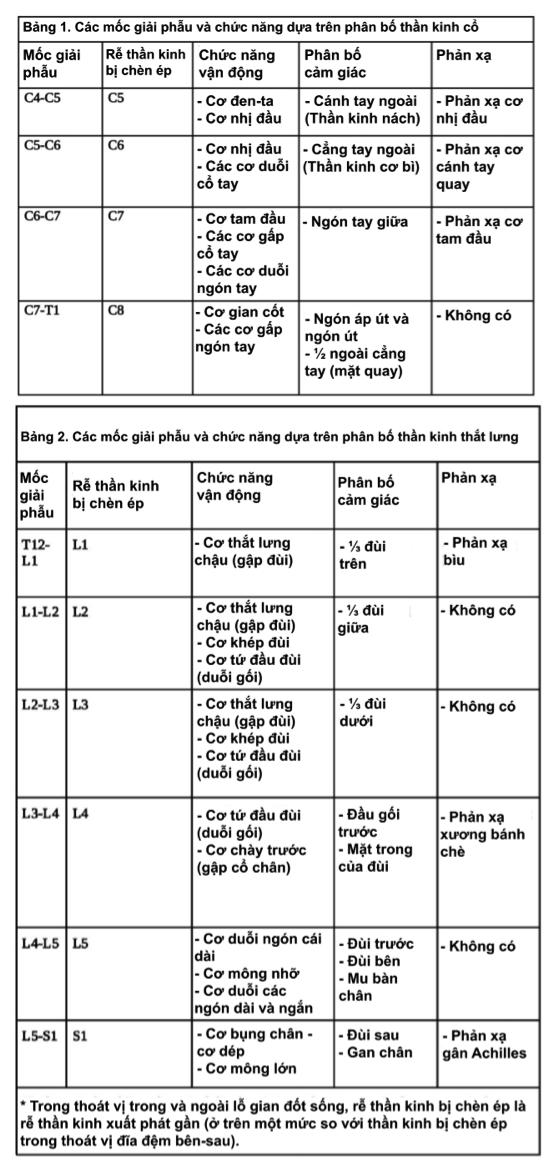
Chúng tôi tóm lược giải phẫu, chức năng vận động, phân bố cảm giác và phản xạ của hầu hết các rễ thần kinh phổ biến nhất trong bệnh thoát vị nhân nhầy đoạn cổ và thắt lưng – cùng:
Cổ:
- Rễ thần kinh C5: Xuất phát giữa lỗ gian đốt sống C4 và C5, chi phối thần kinh cho cơ đen-ta và cơ nhị đầu (vùng với C6), phân bố cảm giác: cánh tay ngoài (thần kinh nách) và được đánh giá qua phản xạ cơ nhị đầu.
- Rễ thần kinh C6: Xuất phát giữa lỗ gian đốt sống C5 và C6, chi phối thần kinh cho cơ nhị đầu (cùng với C5) và các cơ duỗi cổ tay, phân bố cảm giác: cẳng tay ngoài (thần kinh cơ bì), đánh giá qua phản xạ cơ cánh tay quay.
- Rễ thần kinh C7: Xuất phát giữa lỗ gian đốt sống C6 và C7, chi phối cơ tam đầu, các cơ gấp cổ tay và các cơ duỗi ngón tay, phân bố cảm giác: ngón tay giữa, đánh giá qua phản xạ cơ tam đầu.
- Rễ thần kinh C8: Xuất phát giữa lỗ gian đốt sống C7 và T1, chi phối các cơ gian cốt và các cơ gấp ngón tay, phân bố cảm giác: ngón áp út và ngón út và ½ ngoài cẳng tay (mặt quay), không có phản xạ.
Thắt lưng – cùng:
- Rễ thần kinh L1: Xuất phát giữa lỗ gian đốt sống L1 và L2, chi phối cơ thắt lưng chậu, phân bố cảm giác: ⅓ đùi trên, đánh giá qua phản xạ bìu (nam giới).
- Rễ thần kinh L2: Xuất phát giữa lỗ gian đốt sống L2 và L3, chi phối cơ thắt lưng chậu, cơ khép đùi và cơ tứ đầu đùi, phân bố cảm giác: ⅓ đùi giữa, không có phản xạ.
- Rễ thần kinh L3: Xuất phát giữa lỗ gian đốt sống L3 và L4, chi phối cơ thắt lưng chậu, cơ khép đùi và cơ tứ đầu đùi, phân bố cảm giác: ⅓ đùi dưới, không có phản xạ.
- Rễ thần kinh L4: Xuất phát giữa lỗ gian đốt sống L4 và L5, chi phối cơ tứ đầu đùi và cơ chày trước, phân bố cảm giác: đầu gối trước, mặt trong của đùi, đánh giá qua phản xạ xương bánh chè.
- Rễ thần kinh L5: Xuất phát giữa lỗ gian đốt sống L5 và S1, chi phối cơ duỗi ngón cái dài, cơ duỗi các ngón dài, cơ duỗi các ngón ngắn và cơ mông nhỡ, phân bố cảm giác: đùi trước, đùi ngoài và mu bàn chân, không có phản xạ.
- Rễ thần kinh S1: Xuất phát giữa lỗ gian đốt sống S1 và S2, chi phối cơ bụng chân, cơ dép và cơ mông lớn, phân bố cảm giác: đùi sau, vùng gan chân, đánh giá qua phản xạ gân Achilles.
Thoát vị đĩa đệm đoạn cổ và đoạn ngực có thể tạo ra các triệu chứng của bệnh tủy sống như liệt cứng, sự lóng ngóng, dáng đi rộng và sự yếu ớt, trong khám lâm sàng thì dấu hiệu quan trọng nhất là việc tăng phản xạ. Dấu Lhermitte là cảm giác giống như một dòng điện chạy dọc theo lưng và chi dưới, đặc biệt là phản xạ ở cổ.[13][14] Suy giảm chức năng ruột và bàng quang có thể là dấu chỉ của tiên lượng xấu.
8. Đánh giá
Trường hợp đau thắt lưng mà không có triệu chứng của bệnh lý rễ thần kinh thì không yêu cầu thực hiện thêm xét nghiệm thêm hầu hết bệnh nhân sẽ cải thiện bệnh trong vài tuần, thường là 4 tuần.[15]
Chụp X-quang là cận lâm sàng đầu tay khi rất nghi ngờ một nguyên nhân cụ thể gây đau cổ hoặc lưng (vết nứt, nhiễm trùng, khối u) hoặc khi có các dấu hiệu nguy hiểm (sốt, trên 50 tuổi, chấn thương gần đây, đau về đêm hoặc khi nghỉ ngơi, sụt cân không rõ nguyên do, giảm vận động hoặc cảm giác tiến triển, hội chứng mất cảm giác yên ngựa, tiền sử ung thư hoặc loãng xương, không thể cải thiện sau sáu tuần điều trị bảo tồn). Chụp X-quang chiều trước-sau và bên nhằm đánh giá vết nứt, sự biến dạng xương, sự giảm chiều cao đĩa đệm, gai cột sống, trượt đốt sống và viêm khớp mặt khớp.
MRI là chẩn đoán hình ảnh được khuyến cáo trong các trường hợp khiếm khuyết thần kinh nặng nề hoặc khiếm khuyết tiến triển, khi nghi ngờ có bệnh lý nền như nhiễm trùng, nứt, hội chứng chùm đuôi ngựa, chèn ép tủy sống. Trong các trường hợp bệnh lý rễ thần kinh, hầu hết các trường hợp cải thiện nhờ vào điều trị bảo tồn và MRI được chỉ định trong các trường hợp này khi có tình trạng đau hoặc thiếu hụt thần kinh nặng nề.[16]
Đối với những bệnh nhân chống chỉ định với MRI, chụp CT tủy sống là một lựa chọn phù hợp.
Chụp CT thường không được khuyến cáo ở bệnh thoát vị nhân nhầy. Tuy nhiên, CT có thể giúp ích ở một số trường hợp khi có nghi ngờ thoát vị đĩa đệm vôi hóa (thoát vị đĩa đệm đoạn ngực có tỷ lệ vôi hóa từ 30 đến 70%), vốn là một bệnh lý phức tạp hơn, đặc biệt là khi cần cân nhắc phẫu thuật.
9. Điều trị/Quản lý
Liệu pháp quản lý thoát vị nhân nhầy bao gồm điều trị bảo tồn và điều trị phẫu thuật. Điều trị bảo tồn là chiến lược chủ yếu do tiến triển tự nhiên của thoát vị nhân nhầy sẽ đáp ứng tốt với điều trị giảm đau và tiêm steroid rễ thần kinh, cũng như trong một số trường hợp bệnh có thể tự thoái lui.[17][18]
Một số bệnh nhân sẽ không đáp ứng khi điều trị bảo tồn và cần được phẫu thuật để giải nén các thần kinh liên quan. Các chỉ định phẫu thuật cổ điển là khiếm khuyết vận động, hội chứng chùm đuôi ngựa và đau dai dẳng sau khi điều trị bảo tồn.
Trong thoát vị đĩa đệm đoạn cổ, hiện nay chưa có bằng chứng nào về hiệu quả của điều trị bảo tồn so với phẫu thuật [Mức độ I].[19] Nhiều thử nghiệm ngẫu nhiên có đối chứng (TNNNCDC) đã so sánh giữa điều trị bảo tồn và điều trị phẫu thuật trên các trường hợp thoát vị đĩa đệm thắt lưng, họ thấy rằng nhóm được phẫu thuật sớm có khả năng giảm đau và hồi phục nhanh hơn; tuy nhiên, kết quả điều trị lâu dài (một đến hai năm) của hai phương pháp là như nhau.[20][21] Trong một thử nghiệm khác, sau tám năm theo dõi, các bệnh nhân được từng trải qua phẫu thuật thoát vị đĩa đệm thắt lưng có cải thiện tốt hơn so với nhóm điều trị không phẫu thuật [Mức độ II].[22]
10. Chẩn đoán phân biệt
Thoát vị nhân nhầy là nguyên nhân phổ biến nhất gây đau thần kinh cột sống thắt lưng và là nguyên nhân phổ biến thứ hai gây bệnh ở cột sống cổ sau khi thoái hóa đốt sống; tuy nhiên, bệnh cũng cần được phân biệt với những tình trạng khác , ví dụ như:
- Dính liền rễ thần kinh
- U nang mấu khớp
- Phì đại mấu khớp/dây chằng vàng
- U thần kinh lành tính/schwannoma
- Trượt đốt sống
11. Tiên lượng
Những triệu chứng của phần lớn các bệnh nhân mắc bệnh thoát vị nhân nhầy sẽ khỏi mà không cần phẫu thuật.[23] Điều trị bảo tồn có hiệu quả và bệnh nhân thường cải thiện triệu chứng sau một vài tuần. Tuy nhiên, một số trường hợp không cải thiện sau khi điều trị bảo tồn có thể sẽ được thực hiện các thủ thuật xâm lấn như tiêm steroid vào rễ thần kinh hay thậm chí là phẫu thuật.
Khi các trường hợp thoát vị nhân nhầy trung tâm vùng cổ/ngực có bệnh tủy sống, bệnh nhân sẽ được chỉ định của phẫu thuật, đặc biệt khi các triệu chứng tiến triển.
12. Biến chứng
Các biến chứng liên quan đến thoát vị nhân nhầy có thể là hậu quả của sự chèn ép lên rễ thần kinh trong những trường hợp nặng dẫn đến khiếm khuyết vận động, chèn ép cột sống cổ và ngực cũng có nguy cơ chèn ép tủy sống trong trường hợp nặng. Những biến chứng này thường không phổ biến nhưng vẫn cần được lưu ý và điều trị đúng cách để tránh tình trạng khiếm khuyết thần kinh vĩnh viễn.
Hội chứng chùm đuôi ngựa là một biến chứng khác gây ra do chèn ép các rễ thần kinh cùng-cụt có khả năng làm mất chức năng của ruột và bàng quang. Tình trạng này hiếm khi xảy ra (ít hơn 1%). Tuy nhiên, đây được xem là một chỉ định tuyệt đối trong điều trị phẫu thuật cấp, và giải nén sớm có thể giúp cải thiện các triệu chứng.[24]
13. Sự răn đe và giáo dục bệnh nhân
Điều quan trọng là bệnh nhân phải nhận biết cơn đau rễ thần kinh vì nó có thể gây ra bệnh thoát vị nhân nhầy ở cột sống cổ và thắt lưng. Bệnh nhân cần phải được tư vấn sau một cơn đau dai dẳng và cần được khám bởi bác sĩ chăm sóc chính. Hầu hết các triệu chứng cải thiện nhờ vào điều trị bảo tồn, chỉ một số ít trường hợp đau dữ dội hoặc khiếm khuyết thần kinh mới cần các xét nghiệm hình ảnh và giới thiệu đến các chuyên gia.
14. Nâng cao kết quả của nhóm chăm sóc sức khỏe
Thoát vị nhân nhầy là một than phiền phổ biến ở những người trưởng thành trẻ tuổi, các triệu chứng lâm sàng như đau thắt lưng hoặc đau cổ kèm với đau rễ thần kinh (đau cánh tay hoặc đau thần kinh tọa) có thể làm dấy lên nghi ngờ có khả năng bị viêm/chèn ép rễ thần kinh và cần chuyển tiếp đến bác sĩ chuyên khoa. Trong thoát vị đĩa đệm cột sống cổ, không có bằng chứng nào về hiệu quả của điều trị bảo tồn so với điều trị phẫu thuật [Mức độ I], ngược lại, các bệnh nhân đã trải qua phẫu thuật thoát vị đĩa đệm cột sống thắt lưng có cải thiện đáng kể hơn so với nhóm bệnh nhân điều trị không phẫu thuật [Mức độ II]. Nỗ lực phối hợp giữa nhà chăm sóc sức khỏe chính, đội ngũ y tế được đào tạo chuyên khoa, bác sĩ chuyên khoa cột sống, nhà vật lý trị liệu và bác sĩ chỉnh hình (những người tiếp xúc với bệnh nhân đầu tiên), việc giao tiếp giữa các chuyên gia và cung cấp thông tin giáo dục cho bệnh nhân và gia đình là rất quan trọng để hướng dẫn quản lý thích hợp cho những bệnh nhân mắc thoát vị nhân nhầy có triệu chứng [Mức độ V].
15. Các câu hỏi ôn tập
PMID: 31194447
Bookshelf ID: NBK542307
Được trích dẫn: 0 bài báo
Tài liệu tham khảo
- Martin BI, Mirza SK, Comstock BA, Gray DT, Kreuter W, Deyo RA. Reoperation rates following lumbar spine surgery and the influence of spinal fusion procedures. Spine (Phila Pa 1976) 2007 Feb 01;32(3):382-7. – PubMed
- Chen S, Fu P, Wu H, Pei M. Meniscus, articular cartilage and nucleus pulposus: a comparative review of cartilage-like tissues in anatomy, development and function. Cell Tissue Res. 2017 Oct;370(1):53-70. – PMC – PubMed
- He Y, Qiu Y, Zhu F, Zhu Z. Quantitative analysis of types I and II collagen in the disc annulus in adolescent idiopathic scoliosis. Stud Health Technol Inform. 2006;123:123-8. – PubMed
- Roughley PJ, Alini M, Antoniou J. The role of proteoglycans in aging, degeneration and repair of the intervertebral disc. Biochem Soc Trans. 2002 Nov;30(Pt 6):869-74. – PubMed
- Hadjipavlou AG, Tzermiadianos MN, Bogduk N, Zindrick MR. The pathophysiology of disc degeneration: a critical review. J Bone Joint Surg Br. 2008 Oct;90(10):1261-70. – PubMed
- Battié MC, Videman T, Kaprio J, Gibbons LE, Gill K, Manninen H, Saarela J, Peltonen L. The Twin Spine Study: contributions to a changing view of disc degeneration. Spine J. 2009 Jan-Feb;9(1):47-59. – PubMed
- MacLean JJ, Lee CR, Alini M, Iatridis JC. The effects of short-term load duration on anabolic and catabolic gene expression in the rat tail intervertebral disc. J Orthop Res. 2005 Sep;23(5):1120-7. – PubMed
- MacLean JJ, Lee CR, Grad S, Ito K, Alini M, Iatridis JC. Effects of immobilization and dynamic compression on intervertebral disc cell gene expression in vivo. Spine (Phila Pa 1976) 2003 May 15;28(10):973-81. – PubMed
- Lotz JC, Chin JR. Intervertebral disc cell death is dependent on the magnitude and duration of spinal loading. Spine (Phila Pa 1976) 2000 Jun 15;25(12):1477-83. – PubMed
- Lotz JC, Colliou OK, Chin JR, Duncan NA, Liebenberg E. Compression-induced degeneration of the intervertebral disc: an in vivo mouse model and finite-element study. Spine (Phila Pa 1976) 1998 Dec 01;23(23):2493-506. – PubMed
Nguồn tham khảo: Theo StatPearls Publishing, Treasure Island (FL)
- Để biết thêm thông tin về tài liệu tham khảo, vui lòng tham khảo tại đây.
- Để đọc chi tiết bài nghiên cứu, vui lòng truy cập tại đây.
Bản quyền và thương hiệu: Thông tin và hình ảnh trên website thuộc quyền sở hữu của Vinmec. Việc sao chép, sử dụng phải được Vinmec chấp thuận trước bằng văn bản.
Miễn trừ trách nhiệm: Tất cả những tư liệu được cung cấp trên website này đều mang tính tham khảo. Do đó, nội dung và hình ảnh sẽ được thay đổi, cập nhật và cải tiến thường xuyên mà không phải thông báo trước. Vinmec không bảo đảm về độ chính xác cũng như sự hoàn thiện về thông tin. Chúng tôi không chịu trách nhiệm pháp lý cho những thiệt hại xuất hiện trực tiếp hay gián tiếp từ việc sử dụng hoặc hành động dựa theo những thông tin trên hoặc một số thông tin xuất hiện trên website này. Vinmec không chịu trách nhiệm pháp lý về những sai sót, lỗi chính tả… do nhập liệu cùng với những sự cố khách quan khác như: nhiễm virus, hành vi phá hoại, ác ý… xảy ra trên website này cũng như các website liên kết, nếu có.
Đường link liên kết
Vinmec sẽ không chịu trách nhiệm hay có nghĩa vụ pháp lý dưới bất kỳ hình thức nào về nội dung của những website không thuộc Vinmec được liên kết với website www.vinmec.com, bao gồm các sản phẩm, dịch vụ và những mặt hàng khác được giới thiệu thông qua những website đó.
















